Introducción
Tuberculosis y sarcoidosis son enfermedades granulomatosas. Ambas se caracterizan por el desarrollo de granulomas en la histología, la tuberculosis por la presencia de granulomas con necrosis caseosa y la sarcoidosis por la presencia de granulomas no caseosos. La tuberculosis es una enfermedad infecciosa causada por Mycobacterium tuberculosis (MTB) y el tratamiento se centra en la eliminación de microrganismos. La sarcoidosis es una enfermedad sistémica de etiología desconocida, por lo que no puede ser tratada etiológicamente; la base del tratamiento consiste en inmunosupresores por ser una enfermedad inmunológica sistémica1,2. Entre su sintomatología, la fatiga, la depresión, la disfunción cognitiva y los síndromes dolorosos son muy frecuentes y, además, los efectos secundarios del tratamiento contribuyen a una mala percepción del estado de salud de estos pacientes3.
Estas enfermedades se padecen de forma simultánea muy raramente4-10, y distinguirlas supone en ocasiones una dificultad diagnóstica importante. Las manifestaciones clínicas de ambas enfermedades suelen cursar con afectación pulmonar ya afectación sistémica en forma de fiebre, malestar general, anorexia y pérdida de peso. A continuación, describimos el caso de una paciente donde coincidieron las dos enfermedades.
Caso clínico
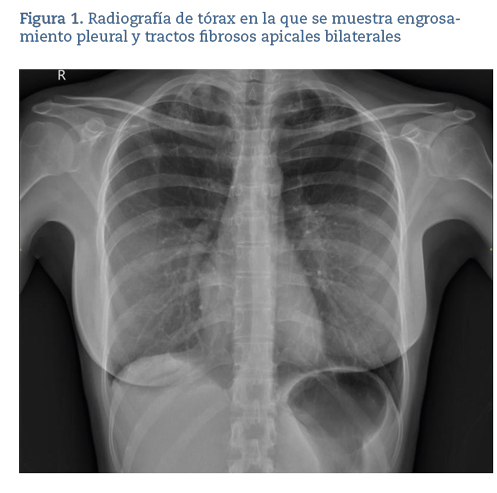
Mujer de 34 años natural de Almería, sin antecedentes de interés, que acude por fiebre de hasta 38,5 ⁰C de predominio vespertino y pleurodinia derecha de 3-4 días de evolución con artralgias y mialgias asociadas. A su llegada, la paciente se encuentra afebril, normotensa, con frecuencia cardíaca en rango, saturando a aire ambiente a un 99% y con una exploración por aparatos anodina. En la analítica sanguínea destaca una proteína C reactiva de 11,34mg/dL, un dímero D de 944 y Enzima convertidora de la amgiotensina de 61, con el resto de los parámetros de hemograma, bioquímica, coagulación, sedimento de orina y orina de 24 horas dentro de la normalidad. Reacción en cadena de la poliomerasa SARS-CoV-2 negativo. La radiografía de tórax muestra un engrosamiento pleural y tractos fibrosos apicales bilaterales con un granuloma calcificado apical derecha y un mínimo pinzamiento del seno costofrénico derecho (figura 1). En el electrocardiograma se observa un ritmo sinusal a 79 lpm con un hemibloqueo incompleto de rama derecha.
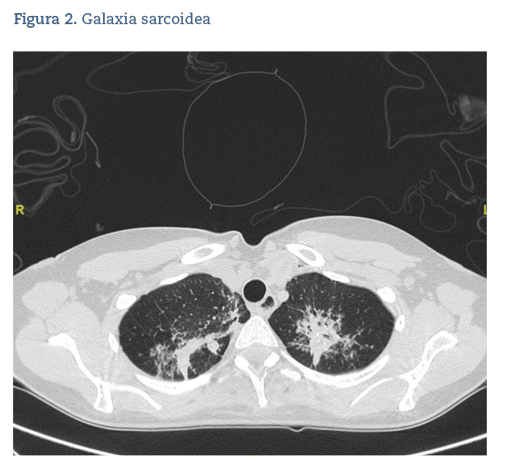
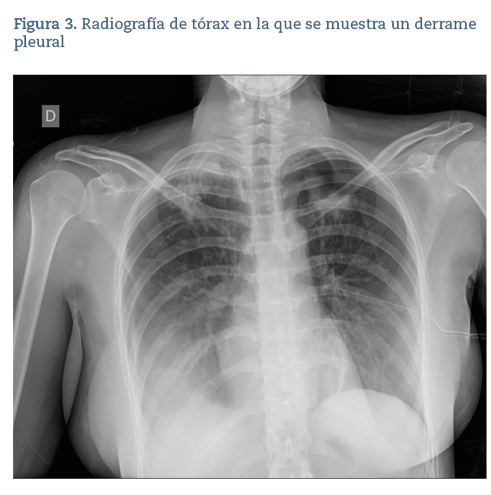
La angiografía por tomografía computarizada (angio-TC) muestra micronódulos en ambos lóbulos superiores de marcado predominio apical bilateral que en el lóbulo superior derecho forman al menos un conglomerado (figura 2), moderado derrame pleural derecho y un parénquima hepático con patrón de densidad muy heterogéneo, con aparentes micronódulos de distribución difusa; todo ello plantea un diagnóstico diferencial entre sarcoidosis y tuberculosis activa con afectación pulmonar. Tras los hallazgos, se decide ingreso hospitalario de la paciente para completar estudio. Se realiza una biopsia transbronquial que muestra la presencia de granulomas no caseificantes, confirmando así el diagnóstico histológico de sarcoidosis. A raíz de la biopsia, la paciente sufrió un neumotórax yatrogénico apical izquierdo (figura 3), que requirió drenaje, con resolución a las 24 horas.
Durante el ingreso, la paciente presentó de manera rápidamente progresiva un derrame pleural derecho (figura 3) que en un inicio se atribuyó a la sarcoidosis ya diagnostica, pero ante la rara asociación de derrame pleural y sarcoidosis11 y el empeoramiento clínico y radiológico de la paciente, se decidió hacer una toracocentesis diagnóstica-evacuadora. Durante la toracocentesis, se obtuvo un total de 900 mL de líquido de aspecto seroso con un pH de 7,4, glucosa de 82 mg/dL, 7.268 células/μL (79% linfocitos) y adenosindesaminasa (ADA) 76 U/L. La determinación del interferón gamma fue positiva. Los estudios microbiológicos con tinción de Gram, Ziehl-Neelsen y cultivos del líquido pleural y esputo fueron negativos, así como la detección genética de MTB y el cultivo de Löwenstein.
Con el fin de poder demostrar la presencia de granulomas caseificantes pleurales y confirmar histológicamente también la coexistencia del MTB como causante del derrame pleural derecho, se decidió hacer una biopsia pleural ciega guiada por ecografía torácica. Tras dos punciones infructuosas, la paciente presentó un cuadro súbito de hemoptisis franca autolimitada (15 mL), acompañado de cortejo vegetativo, por lo que se suspende la técnica y se demuestra por técnica de imagen un sangrado alveolar en lóbulo inferior derecho (LID) y lóbulo medio (LM) sin sangrado activo actual (figura 4), probablemente debido a una punción pulmonar yatrogénica al hacer la punción pleural.
Respecto al tratamiento, tras el diagnóstico histopatológico de sarcoidosis en la biopsia transbronquial, se inició prednisona 0,5 mg/kg/día, con buena respuesta clínica inicial, quedando la paciente afebril, pero a las 72 horas apareció de nuevo la fiebre y persistía la elevación de los reactantes de fase aguda en la analítica.
Tras este suceso, y teniendo en cuenta las características clínicas de la paciente, la prueba de la tuberculina positiva y los resultados obtenidos en el líquido pleural (exudado linfocitario pleural con ADA elevado), se orientó como una pleuritis tuberculosa, se redujeron los esteroides a 20 mg/día y se indicó tratamiento con tuberculostáticos (isoniacina, rifampicina, pirazinamida y etambutol) durante 2 meses, seguido de 4 meses más de isoniacina y rifampicina12,13. Tras una semana de tratamiento, la paciente se encontraba totalmente asintomática y presentaba una resolución casi completa del derrame pleural derecho.
Discusión
El caso descrito es el de una mujer con un cuadro clínico de fiebre y pleurodinia, siendo diagnosticada de sarcoidosis por confirmación histológica en la biopsia transbronquial, con características clínicas y radiológicas compatibles con este diagnóstico.
Ante el reciente diagnóstico de sarcoidosis, se inició tratamiento con esteroides y se observó una mejoría clínica, pero la paciente volvió a empeorar y apareció de nuevo la fiebre y un derrame pleural derecho, motivo por el que se replanteó el diagnóstico y se amplió estudio con análisis del líquido pleural.
El análisis del líquido pleural mostró un exudado linfocítico con ADA elevado, por lo que se sospechó una posible pleuritis tuberculosa. Se decidió hacer una biopsia pleural ciega con el fin de poder demostrar la presencia de granulomas caseificantes, histología compatible con tuberculosis pleural concomitante a la sarcoidosis de reciente diagnóstico, pero el procedimiento fue infructuoso. Ante la elevada sospecha de pleuritis tuberculosa por las características del LP, la prueba de la tuberculina positiva y la ausencia de mejoría con esteroides para el tratamiento de la sarcoidosis, se decidió comenzar con tratamiento tuberculostático. Se observó una buena respuesta y la desaparición del derrame pleural en 1 semana. Cabe recalcar que, como ya se ha señalado anteriormente, la sarcoidosis y la tuberculosis son enfermedades muy raramente concomitantes, y lo más frecuente es que cuando coexisten en un paciente sea debido a la inmunosupresión que otorgan los esteroides como tratamiento de la sarcoidosis. Lo que hace especial este caso es que, probablemente, la clínica por la que consultó la paciente en el servicio de urgencias fuera debida a una pleuritis tuberculosa, y el diagnóstico de sarcoidosis fuera un hallazgo casual, una enfermedad con la que la paciente, seguramente, convivía desde hacía años.
La situación descrita, a pesar de referirse a enfermedades no muy comunes en Atención Primaria y que, por lo tanto, no estamos muy habituados a tratar, nos debe recordar la importancia que tiene la tuberculosis en el entorno familiar y social del paciente, y sus consecuencias como problema de salud pública. Por otra parte, la sarcoidosis es una enfermedad que, como se ha señalado, supone una gran carga de cuidados, pues se acompaña de afecciones psicosociales, económicas y comórbidas que conllevan una carga para el/la paciente y para el conjunto de la sociedad (por sus costes asociados) sustanciales4. La descripción de este caso presenta, pues, importantes y destacables implicaciones para el médico/la médica de familia.