Introducción
En un ámbito como el sanitario, de creciente complejidad y con recursos siempre insuficientes, cada vez se hace más necesario incorporar a las y los pacientes —así como a las personas de su entorno, familiares y personas cuidadoras— para que participen en el mantenimiento de su salud1,2, en el manejo de sus enfermedades3,4 y en la seguridad de la asistencia sanitaria5-7.
Aunque son muchos los estudios e iniciativas dirigidas a promover la participación de las y los pacientes que se han publicado y desarrollado en los últimos años, todavía falta conocimiento sobre cómo involucrarlos para que actúen en pro de su seguridad, cuáles son los factores que facilitan y los que dificultan su participación efectiva durante la asistencia y qué tipo de estrategias son las más exitosas para activarlos como barrera de seguridad8,9. La mayoría de las investigaciones realizadas hasta el momento consisten en explorar las actitudes de profesionales y pacientes respecto a las posibilidades de participación10-14, pero existen muy pocos estudios empíricos sobre cómo activar y capacitar a las personas en tratamiento médico para que actúen reforzando su seguridad15-18.
Participar como barrera de seguridad significa que el y la paciente, mediante su participación, puede prevenir algunos de los fallos que se producen durante la asistencia sanitaria y notificar los problemas de seguridad que ha detectado.
Presentamos a continuación los resultados de una intervención educativa dirigida a empoderar a las y los pacientes para que participen como barrera de seguridad. De forma añadida, este estudio aporta conocimiento sobre los factores que influyen en la participación de las personas en su seguridad, facilitándola o dificultándola, en condiciones reales.
Participantes y métodos
Diseño
Investigación cualitativa mediante el método de la teoría fundamentada utilizando grupos de discusión y entrevistas personales semiestructuradas para recabar la información.
El estudio se ha hecho en el ámbito de Atención Primaria, en la Organización Sanitaria Integrada (OSI) Barrualde-Galdakao, de Osakidetza/Servicio Vasco de Salud, a iniciativa de la referente de seguridad del paciente, médica de familia e investigadora principal, siendo previamente evaluado y aprobado por el Comité de Ética Asistencial de la OSI Barrualde-Galdakao.
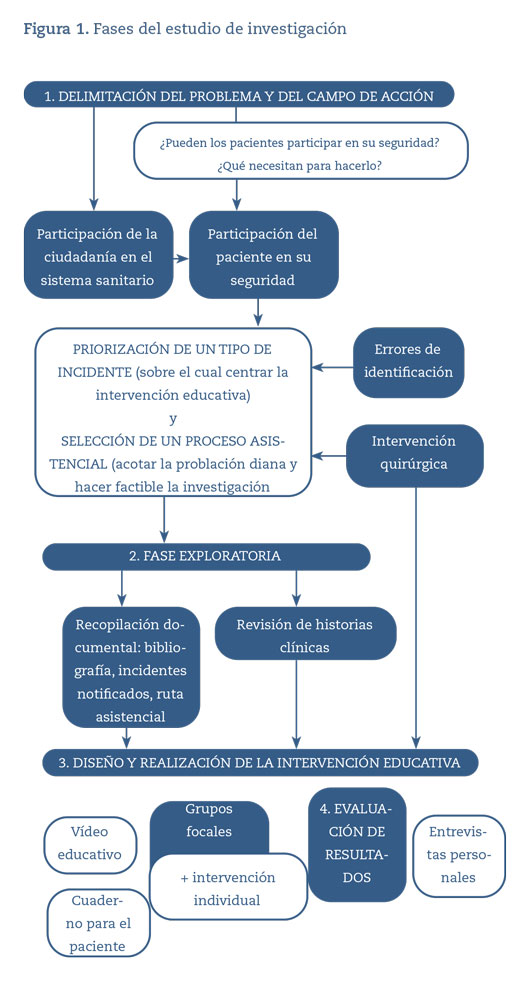
Tras seleccionar y estudiar el tipo de incidente de seguridad sobre el que implicar a las y los pacientes (errores de identificación del paciente) y el proceso asistencial en el que aplicar la intervención educativa (intervención quirúrgica programada del servicio de traumatología), se diseñó el material para sensibilizar y activar a las personas en tratamiento (figura 1). Los y las pacientes participantes en el estudio recibieron una intervención educativa al inicio del proceso asistencial seleccionado, dirigida a promover su participación a favor de su seguridad durante la asistencia19. La aplicación de los grupos focales en esta fase de la investigación permitió contrastar la calidad del material formativo diseñado para la intervención y conocer la situación de partida de las y los pacientes, su percepción y sus conocimientos sobre la seguridad de la asistencia al inicio del proceso asistencial20. Al final del proceso se les hizo una entrevista personal semiestructurada, siendo esta la herramienta de análisis de los resultados de la intervención.
Muestra y participantes
El muestreo fue intencional y la captación telefónica, utilizando un guion explicativo de las características y el objetivo del estudio. Los criterios de inclusión fueron ser mayor de edad y estar en lista de espera para cualquier tipo de intervención quirúrgica programada a cargo del servicio de traumatología. Se reclutaron 22 pacientes y se organizaron dos grupos focales de 11 personas cada uno para hacer la intervención educativa. Finalmente, acudieron 7 pacientes a cada grupo focal, 4 mujeres y 3 hombres, de edades comprendidas entre los 20 y los 75 años. Otros 3 pacientes solicitaron recibir la intervención educativa de forma individual, en consulta programa de Atención Primaria, por no poder asistir a ninguna de las sesiones grupales. En la educación grupal, la distribución de pacientes se hizo de forma heterogénea por género, edad y nivel de estudios. Tras una breve explicación de la actividad educativa, se procedió a la visualización del vídeo y al debate sobre los contenidos de este. Se exploraron los aspectos de interés utilizando un guion de preguntas semiestructurado. A todas las personas participantes se les entregó, tras la sesión inicial de sensibilización y formación, un cuaderno de campo (para recordar, con imágenes y mensajes claros y concisos, los momentos en que la participación de quien está recibiendo tratamiento médico tiene un mayor impacto como barrera de seguridad) y un lápiz USB con el vídeo educativo (para que pudieran verlo en casa tantas veces como consideraran necesario). El cuaderno de campo, además, las instaba a tomar notas respecto a la seguridad y calidad percibidas durante el proceso asistencial.
Se siguió toda la ruta asistencial de cada persona hasta la primera consulta de revisión médica tras la intervención quirúrgica. En ese momento se volvió a contactar telefónicamente con cada una de las personas participantes para concertar fecha y lugar de realización de la entrevista. A todos los pacientes se les ofreció elegir donde hacer la entrevista, en su domicilio o en el centro de salud. La investigadora principal llevó a cabo las entrevistas y la investigadora secundaria ayudó en las tareas de citación y recepción de participantes y actuó como observadora.
Durante el año y medio que duró la parte operativa del estudio, de junio de 2018 a diciembre de 2019, se produjeron cinco pérdidas por diferentes motivos: un paciente revocó su consentimiento para operarse por mejoría clínica; dos pacientes acudieron al ámbito privado para eludir la larga lista de espera de la sanidad pública, y otras dos pacientes no completaron su paso por el proceso asistencial, una debido a una enfermedad intercurrente grave y otra porque finalmente el traumatólogo desestimó la necesidad de tratamiento quirúrgico.
Análisis
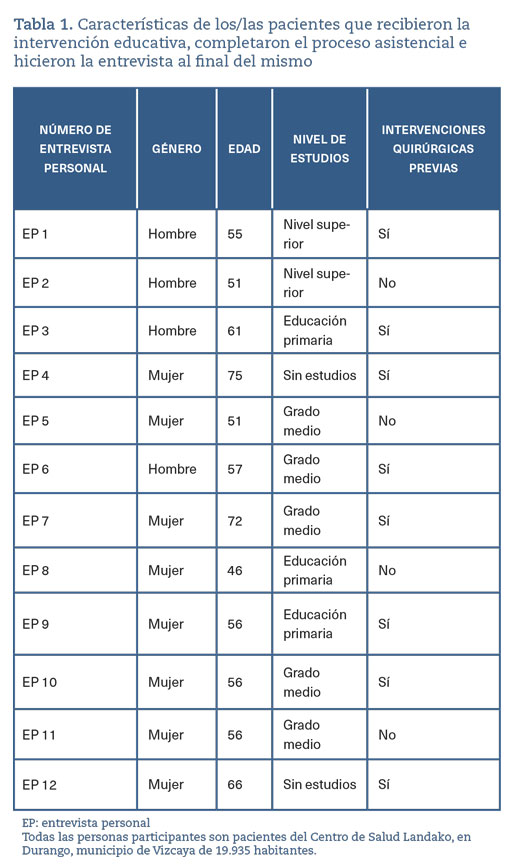
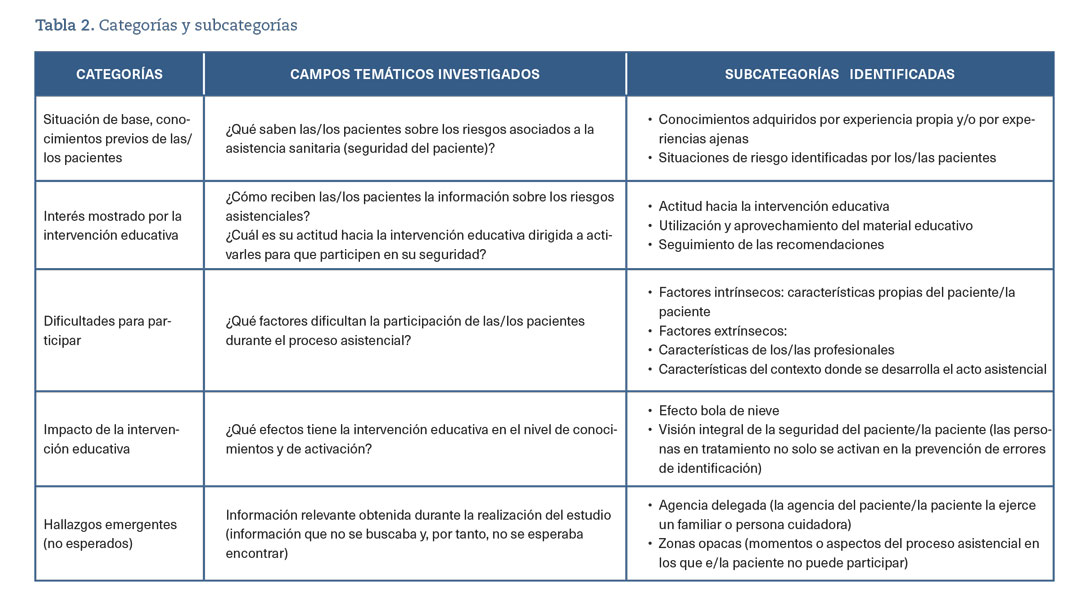
Se entrevistó a 12 de las 17 personas participantes del estudio, 8 mujeres y 4 hombres, con edades comprendidas entre los 46 y los 72 años (tabla 1). Se utilizó un guion de preguntas con los principales aspectos que explorar, lo que ayudó a conducir las entrevistas y facilitó el posterior análisis de contenido y segmentación temática. Se identificaron cinco categorías de análisis: percepción de los riesgos asociados a la asistencia sanitaria, interés mostrado por la actividad educativa, dificultades para poder participar, utilidad e impacto real en la capacidad de las y los pacientes para participar reforzando su seguridad durante la asistencia, y «otros hallazgos» (tabla 2).
Todas las entrevistas, menos una, se hicieron en la biblioteca del centro de salud y la duración media fue de 45-60 minutos. De las 12 entrevistas, 11 fueron grabadas y transcritas, con la autorización previa de las y los pacientes. Una entrevista tuvo que hacerse de forma telefónica, al encontrarse el paciente desplazado en casa de un familiar, y no pudo grabarse, pero se tomaron notas y se incluyó la información para su análisis. Una paciente, la de mayor edad (72 años), acudió acompañada de su hija, tanto a los grupos focales como a la entrevista personal, porque se sentía más cómoda y segura teniéndola a su lado y porque esa hija era quien le daba soporte en todo lo relacionado con la asistencia sanitaria.
La información transcrita de las entrevistas y las notas registradas por la entrevistadora y la observadora al final de cada una de ellas, junto con las anotaciones del cuaderno de campo entregado a las personas participantes, han conformado el conjunto de datos primarios, de cuyo análisis e interpretación derivan los resultados que presentamos a continuación.
La variedad de perfiles de quienes han participado en este estudio (características sociodemográficas y antecedentes médico-quirúrgicos) ha aportado información relevante y suficiente para permitir la compresión teórica del objeto de estudio. Además de la información incluida en el guion de preguntas de las entrevistas semiestructuradas, se ha obtenido información complementaria o «emergente», que ha resultado ser muy relevante, relacionada con la capacidad de participación de los y las pacientes en su seguridad y con los factores que la modulan. Los resultados del análisis global de la información recabada reflejan que se ha saturado la información.
Resultados
Interés mostrado por la actividad educativa
El interés mostrado por la actividad educativa ha sido alto. El proceso de captación de pacientes fue muy ágil, nadie solicitó retirarse una vez iniciada su participación, y todas las personas que finalizaron su paso por el proceso asistencial accedieron a ser entrevistadas. De las y los 17 pacientes participantes, 11 volvieron a ver el vídeo educativo en casa, 3 de ellos incluso varias veces. El uso del cuaderno de campo fue desigual, variando notablemente según el nivel de estudios: a mayor nivel de estudios, mayor utilización y mejor aprovechamiento.
En cuanto al seguimiento de las recomendaciones, todas las personas participantes recordaron los dos mensajes clave –«identifícate» y «comprueba que los datos de identificación que figuran en la pulsera y en la documentación son los tuyos»– y aseguraron que siguieron las recomendaciones en este sentido, excepto una paciente (entrevista 12) que reconoció no haber hecho las comprobaciones «por exceso de confianza».
Percepción y conocimiento de los riesgos asociados a la asistencia sanitaria: situación de base
El estudio confirma que los y las pacientes son conscientes de que el ámbito sanitario no está exento de riesgos. Sin embargo, cuando perciben que algo ha ido mal, la valoración que hacen del incidente es muy diferente en función de las consecuencias que haya tenido. Así, cuando se trata de incidentes sin consecuencias negativas, muestran una actitud más comprensiva:
- «Vino la enfermera con los dos sobres y nos dio uno a cada uno. Y yo no sé si es que nosotros mismos los pusimos en la mesita y luego nos confundimos al cogerlos, y uno cogió el del otro o qué. Ahí sí que no podríamos echarle la culpa a ella ni culpa a nosotros, alguno nos confundimos. Todos somos humanos» (entrevista 6).
Sin embargo, cuando el resultado del proceso asistencial no es el deseado, la valoración es muy diferente, y se muestra desconfianza e incluso rechazo hacia la actitud de las y los profesionales:
- «¿Por qué no me puso el dedo bien desde el principio? Yo no lo sé, porque no soy médico, pero me fastidia porque me podía haber dicho “no ha salido bien” desde el principio. Pero no me dijo nada. Si me tiene que volver a operar el mismo, que me opere, pero se lo pienso decir, que se ha equivocado. Yo no le echo la culpa solo a él, habrá sido el sistema o pensaría que mi dedo se iba a colocar solo, no le quiero echar la culpa…, pero a mí esto no me ha quedado bien» (entrevista 7).
En sus contactos como pacientes han ido adquiriendo conocimiento sobre diferentes situaciones de riesgo, no solo por sus propias experiencias, sino también a través de experiencias ajenas, bien como testigos (al haber presenciado situaciones de riesgo que han afectado a otras personas en tratamiento) o bien a través de la información obtenida de gente de su círculo social o de los medios de comunicación:
- «Hay que asegurarse de todo para que no pasen cosas, que dicen que no pasan, pero sí pasan, ¡claro que pasan! Porque hay confusiones. A mí ya me han pasado cosas, no te creas. Los despistes existen y existirán, porque todos somos humanos» (entrevista 3).
- «De lo de los errores de identificación, una vez estando en la frutería, sí que había oído: “que fui a hacerme un análisis y que había otra mujer que tenía el mismo apellido y nos confundieron”. Y total, que lo que le habían dicho a ella era un disparate, pues yo no sé, es que ya no me acuerdo si era un cáncer o una cosa así un poco fuerte... ¡Y se pegó un susto! Y luego la llamaron como que había habido un error y que no. Pero, claro, ¡menudo mal rato que te pasas!» (entrevista 5).
- «La primera vez que me operaron, me dieron los papeles y menos mal que me dio por mirarlos y vi que no coincidía nada de lo que ponía con lo que me habían hecho. Y, claro, lo volví a leer todo y vi que no coincidía ni el nombre ni nada. Llamé a la enfermera y ya me dijo que se habían confundido, que a mí me habían dado los del otro (de la otra cama) y al otro le habrían dado los míos o igual otros» (entrevista 6).
- «Una vez sí que me pasó, que me llamaron a mí y se presentó también otra señora en la sala de espera, que se debía de llamar igual que yo, el nombre y el primer apellido, pero claro el segundo apellido ya no era el mismo. Y desde entonces yo siempre cuando me dicen el primer apellido, yo digo el segundo para asegurarme de que soy yo. Esa pequeña incidencia sí que me pasó una vez. Y luego también, como he cuidado de mis padres, que han vivido conmigo, pues siempre tienes la experiencia de estar pendiente de todo. A mi padre, por ejemplo, que se llamaba Rosario, la primera vez que le ingresaron le llevaron a una habitación de mujeres» (entrevista 11).
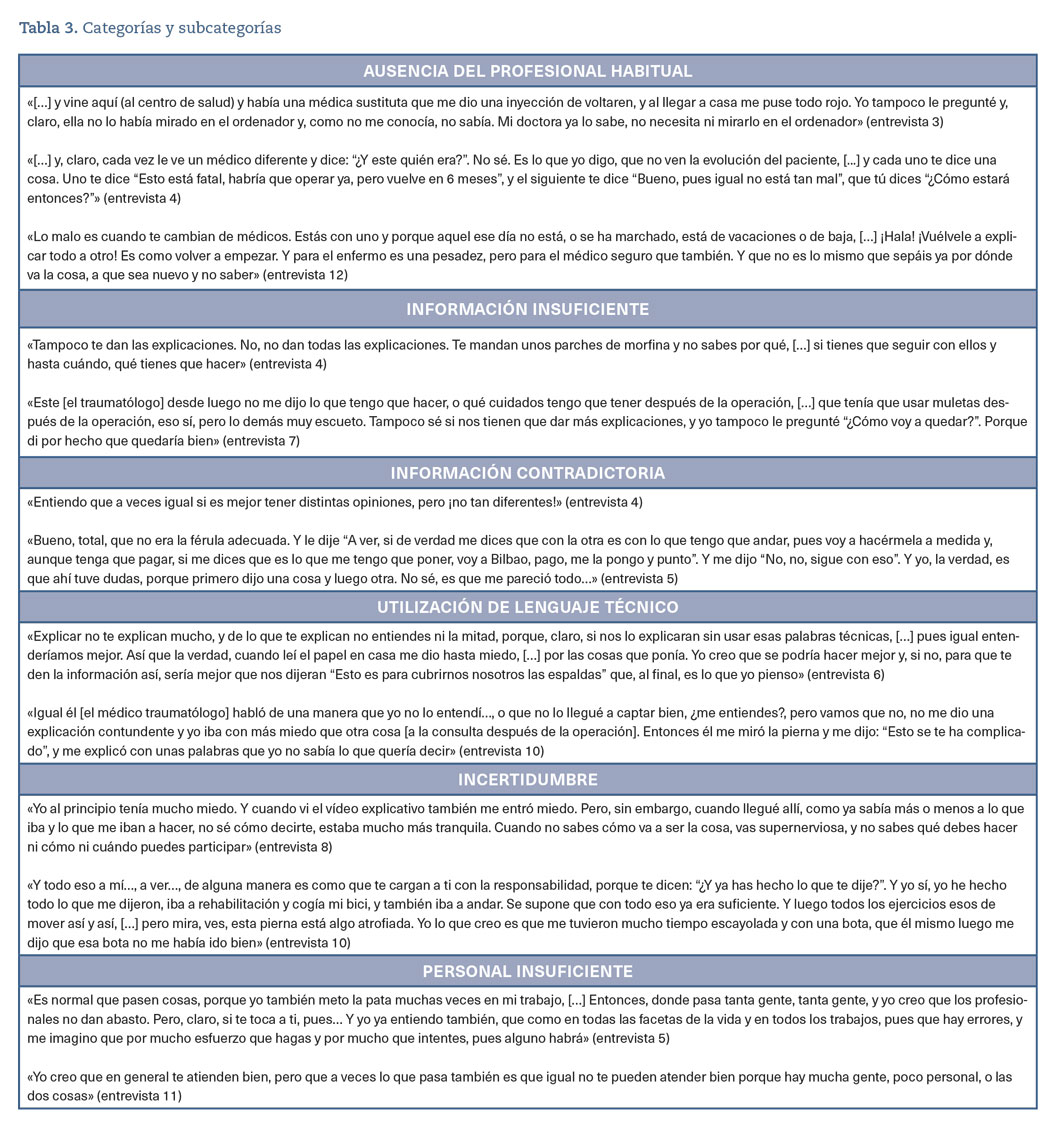
Entre los factores que las y los pacientes identifican con mayor claridad, que contribuyen a aumentar el riesgo de que algo salga mal, destacan la ausencia de su profesional de referencia, la información insuficiente o contradictoria, el lenguaje técnico, la incertidumbre y la falta de personal suficiente para hacer el trabajo con calidad y seguridad (tabla 3).
Dificultades para participar
Los y las pacientes desconocen aspectos importantes del proceso asistencial. Este no es un asunto baladí porque condiciona las posibilidades de participación. Si no disponen de información suficiente sobre el proceso, difícilmente podrán participar de forma efectiva. Los aspectos del proceso asistencial en los que las y los pacientes han detectado carencias de información, e incluso a veces información contradictoria, son los siguientes:
- Información sobre el procedimiento: en qué consiste la operación, qué tipo de anestesia se va a utilizar, qué ventajas e inconvenientes tiene el tipo de procedimiento quirúrgico y anestésico seleccionados frente a otras opciones terapéuticas, etc. Información que, además de explicarla verbalmente y verificar que la y el paciente la ha entendido, debe ser entregada por escrito (consentimiento informado).
- Información sobre el postoperatorio: cómo se espera que sea la recuperación tras la operación, a qué cosas hay que prestar atención en el posoperatorio, cuáles son las complicaciones más frecuentes que pueden aparecer y, en caso de aparecer alguna complicación, cómo actuar.
- Indicaciones sobre qué hacer y qué no hacer, tanto antes como después de la operación, en relación con los autocuidados y medidas que ha de adoptar la persona intervenida.
- Indicaciones de tratamiento al alta, tanto en relación con el tratamiento farmacológico como con los ejercicios de recuperación indicados y el tipo de actividad física que hay que hacer o que hay que evitar hacer.
Estos aspectos, detallada y específicamente desarrollados en la tabla 3, señalan las lagunas de información y las fuentes de dudas que tienen las y los pacientes en relación con el proceso asistencial, que deberían ser abordados por parte del personal médico sanitario tanto para mejorar la calidad de la asistencia como para promover la participación de las y los pacientes.
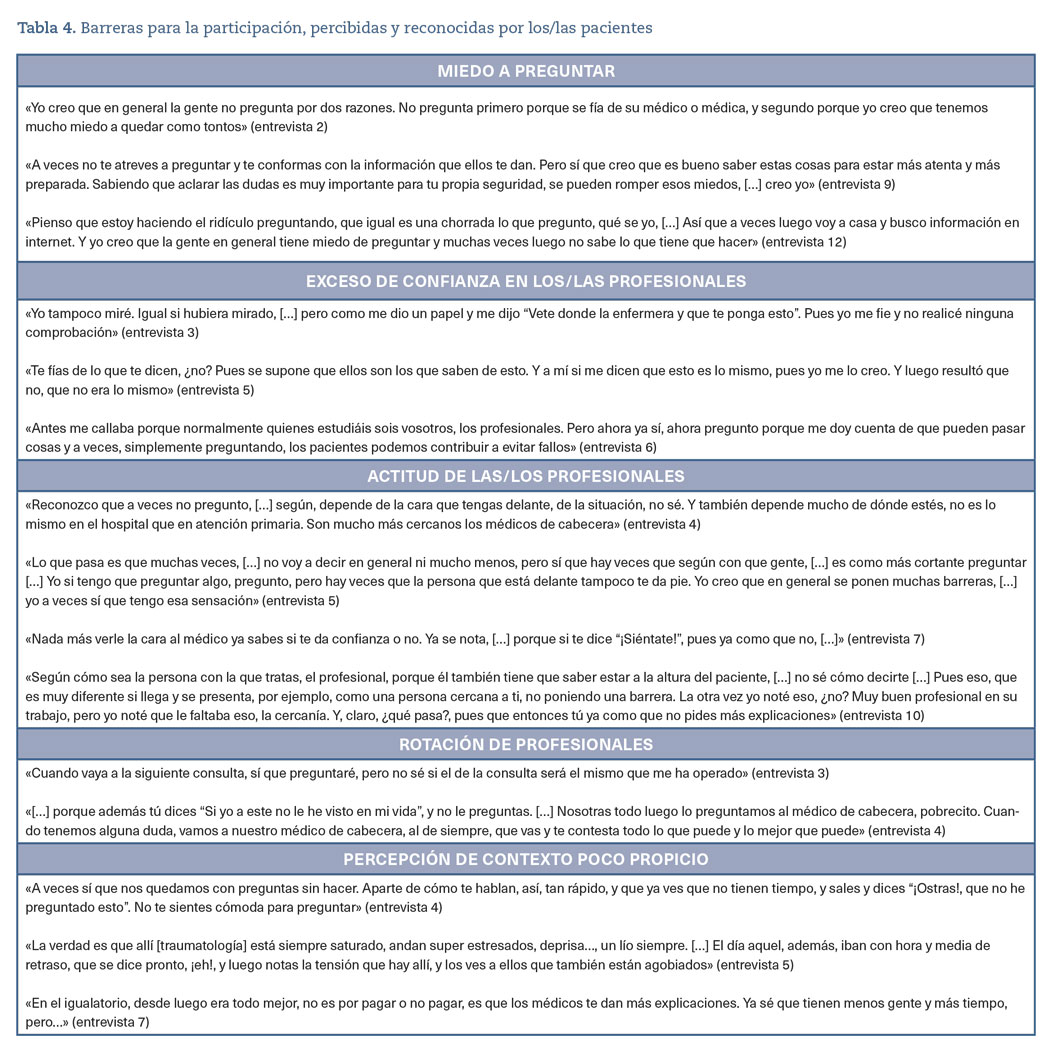
En la tabla 4 se muestran, además, las barreras para la participación percibidas y reconocidas por los propios pacientes. Como puede observarse, junto a las dificultades para conseguir información necesaria para aclarar las dudas, la actitud del personal médico y la percepción del contexto o clima asistencial como hostil, son los elementos que más condicionan o comprometen la participación efectiva de las y los pacientes como barrera de seguridad.
Impacto de la intervención educativa en el nivel de activación de los y las pacientes
Aunque la intervención educativa ha tenido un impacto positivo en el nivel de activación de todas las personas participantes —incluso de las que ya estaban más sensibilizadas—, el grado de mejora conseguido es diferente según la situación de partida de cada paciente (tabla 5). Así, quienes desconocían que los errores de identificación del paciente pueden darse, y que el propio paciente puede contribuir tanto a su prevención como a su detección temprana, han pasado de no comprobar sus datos de identificación a hacer dichas comprobaciones, y para quienes ya lo hacían, el hecho de participar en esta actividad educativa ha supuesto un refuerzo para seguir haciéndolo, además de adquirir nuevos conocimientos, sobre este y otros aspectos relativos a su seguridad. Además, se ha producido un efecto bola de nieve por el cual, pacientes que antes no habían reparado en la importancia de participar reforzando su seguridad, tras la intervención educativa, comienzan a comportarse como agentes trasmisores de esta información a la gente de su entorno familiar y social.
Todas las personas participantes han manifestado su intención de cambio en futuros contactos con el sistema sanitario, y creen que la intervención educativa ha mejorado su disposición y capacidad para actuar reforzando su seguridad. Entre los elementos que señalan como más relevantes destacan la importancia de estar más al tanto de los aspectos y detalles de su proceso asistencial, preguntar las dudas y solicitar la información necesaria para conseguir aclararlas, así como adoptar una actitud más activa y participativa en general.
Discusión
Este estudio muestra los resultados de una intervención educativa diseñada y dirigida a activar y capacitar a las y los pacientes para que participen reforzando su seguridad durante la asistencia sanitaria, en condiciones reales.
Aunque existen diferencias, entre pacientes, en cuanto al conocimiento de los riesgos asistenciales y en cuanto a la actitud y la capacidad para reforzar su seguridad, todos los pacientes son conscientes de que el sistema sanitario es un ámbito de riesgo, en el que se producen fallos o errores. Las personas con menos experiencia previa como pacientes se muestran más confiadas y menos predispuestas a participar de forma activa para mejorar su seguridad, mientras que quienes previamente han presenciado o sufrido las consecuencias de incidentes de seguridad están más activados, aunque solo sea en ese aspecto en concreto (por ejemplo, errores relacionados con la medicación o con el registro de alergias) y no en otros (por ejemplo, errores de identificación). Cada paciente, en función de sus conocimientos y experiencias previas, presta más atención a unos aspectos que a otros. Partiendo de un nivel diferente de conocimientos y de sensibilización, en conjunto han mejorado su nivel de activación y capacitación. Incluso quienes estaban previamente más activados se han beneficiado de la intervención educativa porque han adquirido nuevos conocimientos.
La capacidad del paciente para actuar como barrera no es innata: se aprende. Este aprendizaje puede producirse de forma natural (por la experiencia adquirida durante sus contactos con el ámbito sanitario) o mediante intervenciones educativas. Algunas personas —pacientes, familiares o personas cuidadoras— han aprendido a ejercer de barrera en base a experiencias previas. Ese aprendizaje les ha empoderado para participar de forma efectiva, tomando sus propias medidas de seguridad para protegerse frente a determinados fallos y errores durante la asistencia sanitaria. Nuestro estudio aporta conocimiento sobre metodología para involucrar a las y los pacientes en su seguridad en condiciones reales, y muestra que la información y la formación son elementos esenciales para su activación e imprescindibles para que puedan participar de forma efectiva en su seguridad. Otro hallazgo destacable es que el nivel de estudios se relaciona estrechamente con el nivel de activación, tanto basal (preintervención) como final (postintervención), y tiene un importantísimo impacto en la capacidad del paciente para participar.
Con el objetivo de disponer del tiempo suficiente y necesario para poder hacer la intervención educativa, se reclutó a las y los pacientes lo más pronto posible a su entrada en el proceso asistencial seleccionado, lo que también contribuyó a aprovechar el mayor número posible de sus contactos con el sistema sanitario. Cada uno de esos contactos es una oportunidad para que la personas pueda poner en práctica sus conocimientos y fortalecer sus habilidades para participar activamente reforzando su seguridad.
Si bien el objetivo de la investigación ha sido evaluar el impacto de la intervención educativa en la capacidad de participación de las y los pacientes, hemos obtenido información relevante sobre los factores que modulan su participación en su seguridad: factores intrínsecos, relacionados con el propio paciente, y factores extrínsecos, relacionados con el personal médico sanitario y con el contexto en que se desarrolla el proceso asistencial (tabla 6). Conocerlos y tenerlos en cuenta nos permitirá ser más eficaces y eficientes en el futuro, en el desarrollo de este tipo de intervenciones educativas.
El nivel de activación no solo difiere entre pacientes, por sus diferentes características sociodemográficas, conocimientos y experiencias previas, sino que una misma persona puede mostrar diferente grado de participación según factores propios y ajenos. Esto significa que, aunque un o una paciente reúna todos los factores intrínsecos favorables para participar como barrera de seguridad, la influencia de factores extrínsecos desfavorables puede limitar o bloquear su capacidad de participación. Lo mismo sucede con su contexto personal: las situaciones vitales estresantes afectan negativamente a su capacidad para desarrollar su agencia. Por lo tanto, el nivel de activación y la capacidad y disposición para participar no son una cuota fija o estanca, sino que varía en función de las dificultades propias y ajenas con las que la o el paciente tiene que lidiar en cada momento (figura 2).
Nuestro estudio avala la eficacia de las estrategias educativas para involucrar al paciente en la seguridad de la asistencia sanitaria. Los resultados son compatibles con los hallazgos de otras investigaciones, en las que se señala que las intervenciones más exitosas para involucrar a los pacientes en su seguridad son aquellas que: 1) promueven un cambio de comportamiento y se implementan en entornos clínicos8, 2) se enfocan a ayudar a los y las pacientes a identificar problemas de seguridad y a tomar medidas específicas sobre aspectos que tienen que ver con su seguridad durante su proceso asistencial11,14, 3) se dirigen a aspectos que no suponen para la o el paciente un comportamiento que pueda ser considerado por el personal médico sanitario como «conflictivo»14,21,22 y 4) permiten a las y los pacientes aportar información retrospectiva sobre temas de calidad y seguridad (cuestionarios, encuestas, entrevistas, notificación de problemas, sugerencias de mejora)23-25.
Como ya se ha demostrado en investigaciones anteriores, el uso de materiales audiovisuales mejora la capacidad de participación de las y los pacientes en diferentes aspectos de la seguridad asistencial como la identificación inequívoca, la higiene de manos, el uso seguro de medicamentos, la prevención de caídas y de úlceras por presión, y la notificación de eventos adversos19,26-28. Aunque en los últimos años se tiende al uso de nuevas tecnologías y recursos multimedia como estrategia educativa14,29-31, las herramientas tradicionales tales como folletos, trípticos, recomendaciones verbales y planes de actuación consensuados con el paciente siguen siendo válidas32-34 y deben utilizarse de forma complementaria35.
En cuanto a las limitaciones del estudio, cabe destacar las siguientes:
- Las diferencias de género relacionadas con la participación. En nuestro estudio han sido hallazgos inesperados, que no podemos confirmar ni refutar porque la metodología no estaba enfocada a tal fin. Resulta cuando menos paradójico que, a pesar de tener una actitud más participativa, las mujeres encuentren más barreras que los hombres para obtener la información necesaria para resolver sus dudas y que, por tanto, su participación termine siendo menos efectiva. Futuras investigaciones podrían arrojar luz sobre:
- La diferente forma de participar, como pacientes, de las mujeres y de los hombres.
- La diferente forma de incorporar la participación del paciente o la paciente por parte del personal médico y de enfermería, según el género del paciente y también según el género del profesional.
- El estudio no ahonda en cada uno de los factores moduladores de la participación de las y los pacientes. El conocimiento preciso de los factores que facilitan y que dificultan la actuación del paciente como barrera de seguridad nos permitiría ser más eficaces y eficientes en el desarrollo de intervenciones dirigidas a potenciar su participación, adaptando las características de las intervenciones a las necesidades de los diferentes perfiles de pacientes o segmentos específicos de población.
- No se ha evaluado si el nivel de empoderamiento alcanzado por cada una de las personas participantes se ha mantenido en el tiempo, después del año y medio que ha durado el estudio. Consideramos que este es un aspecto clave que deberíamos incorporar en futuras investigaciones.
Agradecimientos
A las y los pacientes y profesionales que han colaborado, de un modo u otro, en la realización de este estudio, por su disponibilidad y participación.
Financiación
Este estudio de investigación ha sido parcialmente financiado por la Comisión de Investigación de la OSI Barrualde-Galdakao.
Conflictos de intereses
Las autoras declaran que no existen conflictos de interés.