Introducción
El proceso salud-enfermedad no puede entenderse sin considerar el contexto sociocultural y la intersectorialidad. Es conocido que hacer una atención desde los centros de Atención Primaria (AP) con una orientación comunitaria proporciona a las y los pacientes una experiencia más positiva, mejora los resultados y permite brindar un servicio más rentable1. Uno de los retos de la AP es reducir la medicalización de situaciones de la vida cotidiana, fomentando la autonomía y luchando por la sostenibilidad del sistema. Actuar centrándose en la búsqueda de soluciones positivas, que ayuden a afrontar el proceso salud-enfermedad2. La recomendación de activos (RA) es una herramienta de AP que permite derivar a las y los pacientes a recursos locales no clínicos para mejorar su bienestar3-5. Se basa en la necesidad de conectar a las personas con su comunidad orientándolas hacia lo que son capaces de hacer, en contraposición a la idea de centrar los cuidados desde una perspectiva individualista y poco contextualizada6.
En España se publicó en 2019 el Marco Estratégico de la Atención Primaria y Comunitaria del Ministerio de Sanidad7, uno de cuyos objetivos es reforzar la coordinación entre AP, salud pública y otros sectores para la planificación de la salud comunitaria, la promoción de la salud y la prevención. Se está trabajando cada vez más siguiendo este camino para conseguir una mejor atención de la población, como está ocurriendo en otros países vecinos. Sin embargo, una revisión sistemática hecha recientemente8 sigue destacando la necesidad urgente de desarrollar y establecer pautas para evaluar el impacto de la prescripción social a nivel comunitario, porque es precisamente a nivel comunitario donde se necesitan más las innovaciones preventivas y de salud pública. En este camino de realizar una atención con orientación comunitaria ordenada, estructurada, y poder así evaluar de manera correcta el impacto en la población, se inició en Aragón en 2016 el desarrollo de la Estrategia de Atención Comunitaria en AP (EACA)9. Asimismo, en 2018, se elaboró la Guía de recomendación de activos para la salud en AP10, en la se describen las etapas para la articulación de un proceso estructurado de recomendación, el protocolo vinculado a la historia clínica electrónica para la implementación del proceso, y se muestran herramientas como el Buscador de Activos11.
La EACA es una iniciativa del Departamento de Sanidad aragonés orientada a promover la salud y el bienestar de las personas en esta comunidad autónoma y desarrollar el servicio de atención comunitaria. Tiene tres vías de acción: a) creación de la Agenda Comunitaria como herramienta de mejora de la orientación comunitaria, b) desarrollo de proyectos comunitarios, y c) enfoque comunitario basado en activos a través de la dinamización y recomendación de activos. La EACA forma parte del Plan de Salud de Aragón 203012 y está alineada con el Marco Estratégico de la Atención Primaria y Comunitaria del Ministerio de Sanidad7.
La Agenda Comunitaria es una herramienta innovadora para establecer el servicio de atención comunitaria de cada equipo de Atención Primaria (EAP) de acuerdo con la trayectoria previa y las características de la zona básica de salud (ZBS). Es un documento basado en los marcos teóricos de la atención comunitaria13-15. Sirve de guía para la adecuada orientación comunitaria del equipo, desde la creación del grupo de atención comunitaria, pasando por el diagnóstico de salud de zona y finalizando con la RA. En el análisis de las Agendas Comunitarias16 se muestra cómo el 82,14% de los EAP afirmaban que hacía RA de manera formal a través del protocolo, mientras que el 17,85% restante lo hacía de manera informal. El análisis del protocolo de RA formal17 nos muestra asimismo que la implementación a través de la EACA está funcionando, pero pone de manifiesto la necesidad de revisar algunos aspectos y de conocer la opinión de los profesionales sanitarios. Por ello el objetivo del actual estudio es hacer el diagnóstico de la RA desde una narrativa profesional; identificar beneficios y barreras en la implementación para poder mejorarla y hacerla de mayor utilidad en la práctica diaria de las y los profesionales sanitarios de AP.
Métodos
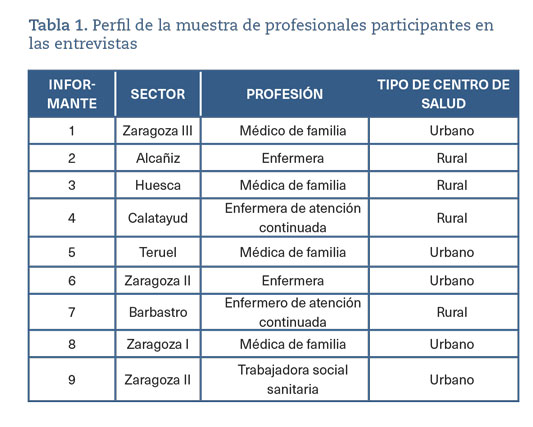
Estudio cualitativo descriptivo a través de entrevistas semiestructuradas a profesionales de EAP de la región implicados con la RA. Se analizó la opinión de profesionales de AP que cumplían los siguientes criterios de inclusión: pertenecer a un EAP con Agenda Comunitaria avanzada creada desde 2017 hasta 2020, y que hubiera hecho RA formal a través del protocolo vinculado a la historia de salud digital. Las entrevistas se llevaron a cabo durante el año 2021. Se hizo un muestreo intencional, buscando que estuviesen representados distintos perfiles de profesionales. Para la selección de informantes clave, se revisaron por tanto dos fuentes de información: las Agendas Comunitarias avanzadas en las que se afirmaba que se realizaba RA y el listado de profesionales que con más frecuencia hacen RA formal a través de la historia de salud digital. Se obtuvo una lista de 26 profesionales que hacían RA formal y cuyos centros de salud disponían de Agenda y habían participado en ella. A partir de aquí, se hizo una segunda selección teniendo en cuenta: la categoría profesional, el sector sanitario de trabajo y si se hace la asistencia en un EAP rural o urbano. Fueron revisados por integrantes del grupo técnico de la EACA, que hicieron una selección de nueve profesionales, obteniendo una muestra representativa en cuanto a las características mencionadas, como se muestra en la tabla 1. Se contactó con las y los informantes clave por correo electrónico, enviándoles carta formal de invitación; todos aceptaron participar y firmaron el consentimiento informado. El estudio contó con la aprobación del Comité de Ética de Investigación Clínica de Aragón (PI20/606).
Las entrevistas semiestructuradas se hicieron de forma telemática (6), telefónica (2) y presencialmente (1), según preferencias, disposición geográfica y situación sanitaria por la COVID-19. La duración de las entrevistas fue de entre 20 y 30 minutos y en ellas se abordaron los temas mostrados en la tabla 2. Las llevaron a cabo dos entrevistadoras a las que se formó para evitar el sesgo de entrevistador. Se hizo un análisis inductivo del contenido transcrito con la intención de analizar el alcance del discurso. Este análisis fue realizado por dos investigadoras de forma independiente y las discrepancias en el análisis fueron resueltas posteriormente. El análisis se hizo de forma iterativa utilizando el software MaxQDA, y las interpretaciones y codificaciones de categorías emergentes de los datos que hicieron las investigadoras se discutieron con las entrevistadoras y participantes para garantizar que se mantuviera el significado del discurso. Esta triangulación de datos permite una mayor consistencia y rigor al maximizar la amplitud y profundidad de las interpretaciones.
Resultados
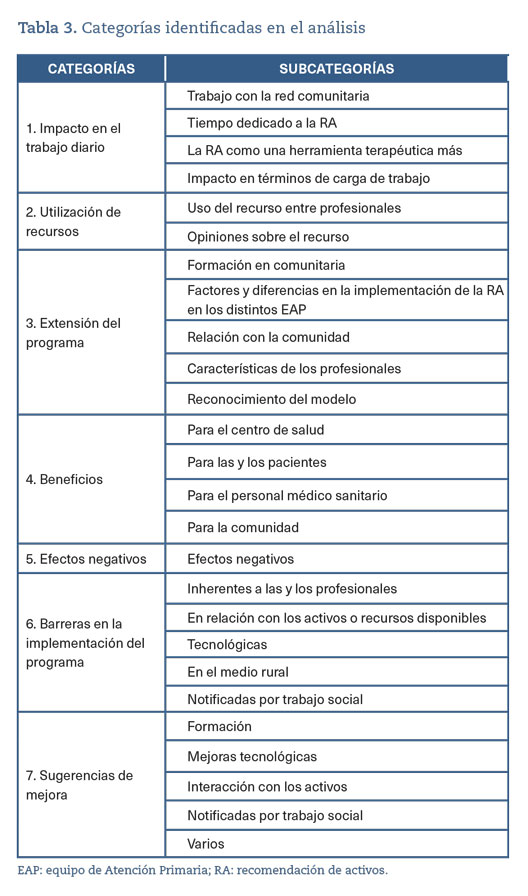
Del análisis de las entrevistas realizadas surgieron siete categorías, dentro de las cuales se crearon subcategorías como se muestra en la tabla 3.
Sobre el impacto en el trabajo diario de las y los profesionales, comentaron la importancia del trabajo con la red comunitaria («Para plantear un programa como es la RA, es condición esencial previa tener un tipo de planteamiento de red comunitaria, conocer las posibilidades y los recursos que nos puede aportar la comunidad, así como los agentes que podrían aportar como activos de salud», o «Es preciso e importante conocer bien los recursos considerados como activos de la ZBS para poder ofrecerlos»). En cuanto al tiempo que requiere invertir la herramienta en consultas, se dijeron cosas como: «Si la recomendación se hace de forma organizada y siguiendo los pasos previos de contacto y creación de vínculos con los recursos, no implica excesivo tiempo ni tiene dificultad». Consideran la RA como herramienta terapéutica que da más valor a la atención sanitaria («La RA es un extra de calidad y de recursos, de terapia no medicinal», «La RA es un elemento más terapéutico que las pastillas»). Con respecto al impacto en términos de carga de trabajo, consideran que «la RA formal puede aumentar algo la carga de trabajo al tener que realizar el registro de la recomendación», aunque desde otro punto de vista también comentan la disminución de trabajo al derivar a recursos específicos: «La RA quita trabajo al concretar la promoción de la salud en derivar a recursos específicos de actividad física, sociabilización, etc.».
En cuanto a los recursos ofrecidos por la EACA (protocolo, guía de recomendación de activos, buscador de activos), los consideran útiles para la mayoría de profesionales, excepto para trabajo social, que refieren dispone de sus propias herramientas («Las herramientas para desarrollar la RA facilitan el contacto y la estructuración y posterior evaluación del proceso», «El uso del protocolo de OMI puede complicar la dinámica de trabajo de algunos profesionales que ya disponen de otras herramientas en este sentido, como los profesionales de trabajo social»).
Consideran básica la formación en comunitaria para la extensión del programa («Para mejorar la extensión de la RA, hay que hacer trabajo de difusión y formar a los profesionales», «La formación proporcionada por la EACA es muy importante para implementar la RA y concienciar sobre la perspectiva comunitaria»). De la misma manera, la implicación del equipo de trabajo se considera relevante («Que la RA se desarrolle es una cuestión del equipo de trabajo. El equipo tiene que ser el que facilite el trabajo interno sobre los recursos con sesiones clínicas o reuniones de equipo», «Si el equipo conoce los recursos, los utilizarán»), aunque también comentan que «la implicación de los centros es muy variable, en algunos muy poco extendida». La relación con la comunidad es clave para conocer los activos y hacer la recomendación, que también puede hacerse a través del consejo de salud. Como posibles características del personal médico sanitario que puede influir en la extensión del programa, hicieron mención al beneficio de residir en el mismo territorio en el que se trabaja, así como a tener una orientación comunitaria incorporada («Hay más implicación y es más fácil extender la RA entre profesionales que viven en la misma comunidad, territorio o pueblo que entre quienes residen en otra localidad», «La RA la utiliza el profesional que quiere ver más allá del entorno de la mesa de trabajo. El trabajar con orientación comunitaria va en las personas»). También comentaron que «es clave mostrar a las y los profesionales no concienciados que la RA funciona con hechos, para que vean que genera beneficios en su trabajo». En contraposición, comentan que dificulta la extensión del programa la movilidad del personal sanitario, así como la falta de reconocimiento del modelo («Muchos de los profesionales que hacen recomendaciones informales no son capaces de reconocer que están haciendo una RA para la salud y es por esto por lo que piensan que es más trabajo, cuando se trata de organizar lo que ya están haciendo»).
Consideran la RA beneficiosa tanto para el centro de salud como para las personas usuarias del mismo, los y las profesionales y la comunidad («El centro de salud resulta beneficiado con la RA dentro de un planteamiento comunitario más global, al plantear proyectos en los que se trabaja intersectorialmente», «Los pacientes a los que se les ha hecho RA se benefician física y psíquicamente. Además, genera beneficios en la socialización», «Los pacientes a los que se les recomienda normalmente están satisfechos», «A nivel profesional, la RA quita visitas al hacer que la gente haga cosas que la hacen sentirse mejor fuera del centro de salud. Disminuye la frecuentación y el uso del sistema sanitario y de fármacos»).
Por otro lado, mencionaron que los efectos negativos «pueden surgir en caso de recomendar algo sin haber hecho el trabajo previo de la correcta valoración, estudio y diagnóstico de la situación de la persona. Se deben tener en cuenta muchas condiciones para recomendar un activo o no, ya que una mala indicación puede hacer perder la confianza en el modelo».
Las barreras en la implementación del programa inherentes a los y las profesionales fueron la falta de formación y de motivación. En relación con los activos o recursos disponibles, comentaron que «hay poco feedback con los activos, falta de conexión y entendimiento, con dificultad para mantener el contacto y coordinación con todos». Se hizo referencia al medio rural por la dispersión y dificultad para el transporte a determinados recursos, con falta de activos en el medio rural («las actividades a veces no salen por apuntarse poca gente»). Quienes desempeñaban su labor en trabajo social sí notificaron más barreras, pues «tienen sus propios medios» o porque «pueden tardar más en enterarse de los casos sociales más graves».
Como sugerencias de mejora, se hicieron evidentes las necesidades de continuar con la formación («formar desde el principio a los médicos de familia en orientación comunitaria y conocimiento del entorno donde se trabaja»). De la misma manera, remarcaron la importancia de crear el consejo de salud de zona «para ver qué activos hay y organizar los que no están», de mantener buena comunicación con trabajo social, así como de simplificar las plataformas tecnológicas. Se sugirió también «poner un responsable para cada activo en el centro de salud» para mejorar el trabajo intersectorial.
Discusión
Los y las profesionales que participaron en las entrevistas plantearon como condición esencial conocer la red comunitaria antes de desarrollar cualquier programa de RA. Los tres perfiles de profesionales coincidieron en que, para desarrollar la RA, se precisa que el EAP esté incluido dentro de la red comunitaria y se coordine con ella; idea que concuerda con otras revisiones sistemáticas18,19. La RA forma parte del final del proceso de reflexión de la Agenda Comunitaria, tras el conocimiento de la ZBS con el diagnóstico de salud y la creación de redes. De los equipos que afirman hacer RA en la Agenda, el 95% tenía grupo de comunitaria y cerca del 90% diagnóstico de salud de zona16. Estos datos apoyan la idea de que los equipos han articulado la RA de una manera organizada, alineada con lo que la evidencia recomienda9,20, reforzando la opinión de las y los profesionales que participaron en las entrevistas.
El tiempo invertido en hacer RA fue variado. La mayoría afirmó que la RA formaba parte de la dinámica habitual de la consulta y que con una buena base de trabajo con la comunidad no requería un tiempo extra ni suponía una dificultad asociada, tal y como se ha indicado en otros trabajos21. Esto refuerza la idea explicada anteriormente de la necesidad del contacto previo con la comunidad. Si bien se indicó que, como cualquier otra intervención hecha en consulta, necesita un tiempo adecuado para evaluar el contexto y hacer un abordaje integral del paciente.
Como herramienta terapéutica, se percibe la RA como un extra de calidad. Se refuerza la importancia de seguir impulsando modelos asistenciales orientados a mejorar las capacidades de las personas, teniendo en cuenta los contextos y determinantes sociales, y que reconozcan que la inversión en salud es necesaria para el desarrollo y sostenibilidad de la sociedad. Esto tiene interés ya que el sistema de salud sigue anteponiendo la especialización y división de tareas, y fomentando la práctica centrada en la enfermedad y solución de problemas; dificultando la promoción de salud con enfoques positivos22. Está demostrado que aumentar la participación de las personas y la relación con las instituciones sanitarias mejora resultados en salud y reduce desigualdades sociales23.
Algunas de las personas informantes mencionaron el potencial que podría tener la RA en disminuir la carga de trabajo al concretar con recursos específicos el trabajo de promoción de salud y aumentar la capacidad de las y los pacientes de llevar a cabo acciones que aumenten su bienestar, provocando en consecuencia disminución de la frecuentación. Esto refuerza la idea de llevar a cabo futuros estudios que midan el impacto en términos de carga de trabajo, ya que actualmente la evidencia en este sentido es limitada. En contraposición, el registro de la recomendación en el protocolo informático fue señalado como aumento de la carga laboral, al considerar algunos de los informantes dificultad en el sistema de registro. Este es un aspecto a mejorar tras este diagnóstico, y concuerda con los numerosos registros erróneos que se objetivaron en el estudio cuantitativo17.
Algunos estudios señalan la importancia del establecimiento de esquemas y protocolos de realización y evaluación, de cara a generar evidencia más robusta sobre la RA24. Con este estudio se refuerza la misma conclusión, señalando el valor de las herramientas creadas (guía, buscador, protocolo) para desarrollar la RA de manera organizada. Las y los profesionales valoraron positivamente la correcta estructuración del proceso de RA y los recursos ofrecidos, excepto la trabajadora social, que comentaba la complejidad de la dinámica de trabajo utilizando el protocolo de la historia de salud digital, que no está integrado con sus protocolos habituales de trabajo y derivación. Sería importante, por tanto, unificar protocolos para todas las categorías profesionales y facilitar así la coordinación.
La mayoría de las personas informantes afirmaron que la RA informal es una herramienta utilizada habitualmente por el personal médico sanitario de AP, pese a que no reconozcan el modelo, motivo señalado como posible factor de creencia de que la RA formal supone más trabajo, hecho que dificulta la extensión del programa. Por ello, consideran, al igual que otros autores18, que hay que trabajar en la formación del personal médico y de enfermería de los distintos equipos. En este sentido, y tal y como remarcaron varias personas informantes, es importante el papel que ha tenido la EACA haciendo formación anualmente a personal sanitario.
De la misma manera, se mostró clave la implicación de las y los profesionales en el trabajo interno del equipo mediante la realización de reuniones, presentación de posibilidades y alternativas de la RA, puesta en común de los activos de la ZBS y demostración con hechos a profesionales menos concienciados de la utilidad y beneficios de la RA. La implicación es variable; las personas informantes identificaron como factores que podrían influir en esta variabilidad de la extensión las características propias de cada persona y la inclinación o la formación hacia el trabajo con orientación comunitaria. Esto apoya la necesidad ya comentada de difusión y formación de los EAP.
La relación con la comunidad la consideran clave. De hecho, el que las y los profesionales viviesen en la misma comunidad, con el consecuente mejor conocimiento de los recursos, fue un factor a favor para la extensión de la herramienta remarcado por un informante. Sería interesante evaluar esta variable en futuros estudios, que apoyaría la evidencia de la necesidad del vínculo entre el EAP y la comunidad. En contraposición, un factor nombrado como perjudicial para la extensión del programa fue la dificultad propiciada por la movilidad laboral del personal, que implica que la gente formada en un centro cambie luego a otro.
Las y los profesionales señalan que normalmente sus pacientes están satisfechos con los recursos a los que se les deriva y lo reflejan en las consultas posteriores; esto coincide con las evaluaciones positivas de las personas usuarias que señala la evidencia17,25. Fue enriquecedor que los y las profesionales relatasen experiencias positivas con pacientes a quienes se había remitido a activos, pues ello podría animar a continuar haciendo estas derivaciones. Por otro lado, sería interesante incluir en futuras investigaciones la percepción de las y los pacientes a quienes se les haya recomendado activos.
El plantear proyectos en los que se trabaja intersectorialmente con asociaciones de vecinos, servicios sociales u otras instituciones públicas enriquece al centro de salud, pero también presenta beneficios para la comunidad en tanto que favorece la cohesión entre los diferentes agentes, se saca el máximo partido a los recursos y se fortalecen los actores promotores de salud. De hecho, la falta de contacto y de conexión y entendimiento fue una de las barreras referidas por varias de las personas informantes.
Para la mayoría de ellas, la práctica de la RA no contemplaba efectos negativos para las y los pacientes, pero varias remarcaban la necesidad de hacer el trabajo previo, reforzando una vez más la importancia que tiene generar esquemas formales de RA para poder evaluar correctamente antes y después de la recomendación. La trabajadora social señaló como un posible efecto negativo de esta práctica para las y los pacientes que, al no ser derivados a trabajo social, podían quedarse sin conocer otros activos propios de este ámbito que les fueran más beneficiosos. En este sentido, se señaló como sugerencia de mejora —que se tendrá en cuenta en la evaluación y optimización del programa— fomentar la interacción entre medicina-enfermería y trabajo social.
La falta de formación en promoción de la salud, el escepticismo de algunos profesionales en relación con los procesos de participación comunitaria y la falta de motivación fueron barreras señaladas; algunas de las cuales se han señalado anteriormente como posible causa de variabilidad en la extensión del programa. Esto refuerza, una vez más, la importancia de establecer el modelo biopsicosocial y salutogénico desde la formación de pregrado y del establecimiento de grupos de atención comunitaria que sean capaces de extender la formación en los distintos EAP.
En cuanto a sugerencias de mejora en el ámbito tecnológico, se nombró el dar la posibilidad de recomendar activos nuevos no registrados en el buscador11. Podría ser una solución para pacientes para quienes no se encuentra un recurso adecuado, aunque no facilitaría la organización entre los agentes implicados. Otras sugerencias fueron la necesidad de aumentar el apoyo de las direcciones de AP, de desarrollar formas de evaluación del impacto que tiene la RA en las y los pacientes o de unificar criterios más detallados para hacer las derivaciones. En este sentido, los proyectos que se están desarrollando para generar indicadores de impacto se muestran necesarios.
La situación de la COVID-19, así como la dispersión geográfica de los y las profesionales entrevistados, dificultó la realización de las entrevistas presencialmente, lo que hubiera aportado más calidad a la fase cualitativa del estudio. Además, se debe tener precaución a la hora de hacer conclusiones generalizadas ya que, para cumplir con los objetivos propuestos para este estudio, las entrevistas se hicieron a profesionales que ya hacían RA. Sería interesante incluir para próximos estudios a profesionales que no hacen RA o que muestran más escepticismo en relación con las perspectivas comunitarias, para llevar a cabo una comparativa y estudiar las barreras o sugerencias de mejora. De la misma manera, y como se ha comentado previamente, sería interesante también para próximos estudios incluir la perspectiva de las personas usurarias de AP.
Conclusiones
Se ha mostrado requisito indispensable el trabajo previo de conocimiento e inclusión del EAP en la comunidad para la realización posterior de RA formal. En este sentido, los y las profesionales valoran favorablemente la estructuración del proceso de RA en el contexto de la EACA en Aragón y la Agenda Comunitaria.
Se ha puesto de manifiesto la necesidad de trabajar en la coordinación entre profesionales de medicina y enfermería con trabajo social, así como de unificar los protocolos ya existentes de trabajo social con los que se están desarrollando de RA a nivel global de AP.
Este análisis ayudará al desarrollo de la Estrategia al presentar un diagnóstico de situación de varias de las herramientas que contempla desde la perspectiva de las y los profesionales, asegurando la transferencia de este trabajo a la práctica.
Agradecimientos
Gracias a todos los profesionales que participaron en el estudio siendo entrevistados. Gracias al Grupo Coordinador y Grupo Técnico de la Estrategia de Atención Comunitaria en el Sistema de Salud de Aragón para Atención Primaria, por su dedicación al desarrollo de la misma. Gracias también a todas las personas que en los territorios trabajan por desarrollar la atención comunitaria.
También queremos agradecer su apoyo al Grupo Aragonés de Investigación en Atención Primaria B21_20R del Gobierno Aragón, y al Fondo Europeo de Desarrollo Regional (FEDER) «Una manera de hacer Europa».
Financiación
Este trabajo no ha recibido financiación.
Conflicto de intereses
Las personas autoras declaran que no existen conflictos de interés.