Introducción
Después de 2 años de pandemia y más de 326 millones de casos de infección por COVID-19 confirmados en todo el mundo, los síntomas agudos de esta enfermedad han sido descritos ampliamente1. Tos, disnea, fiebre, odinofagia, anosmia, disgeusia, mialgia, diarrea, dolor en el pecho y dolor de cabeza son algunos de los múltiples signos y síntomas que los pacientes manifiestan en la fase aguda2-4. Esta fase aguda dura hasta 3 o 4 semanas, dependiendo de la gravedad de la enfermedad5,6.
Como ocurre en otras infecciones virales, la COVID-19 puede presentar síntomas de larga duración7,8. Aunque los síntomas clínicos y su duración están todavía en debate, en 2021 se propusieron diferentes definiciones para describir la enfermedad subaguda. El National Institute for Health and Care Excellence (NICE)9 describe el término «COVID persistente» como los signos y síntomas que continúan o se desarrollan después de una infección aguda por COVID‑19. Incluye tanto la COVID‑19 sintomática continua (de 4 a 12 semanas) como el síndrome postagudo de COVID‑19 (más de 12 semanas).
Recientemente, se ha desarrollado una definición para describir el síndrome postagudo de COVID-1910. Es una condición que ocurre en individuos con antecedentes de infección por COVID-19, generalmente 3 meses después del inicio de la enfermedad, con síntomas que duran al menos 2 meses y que no se explican por un diagnóstico alternativo. Estos síntomas a menudo se superponen, fluctúan y reaparecen con el tiempo.
La Organización Mundial de la Salud (OMS) informa de que algunas publicaciones establecen la prevalencia de síntomas a largo plazo después de la COVID-19 aguda en el rango del 10-20%11. Otros estudios publicados en diversos entornos clínicos han mostrado una prevalencia de 2,3-76%4,12,13, siendo los síntomas más persistentes astenia, disnea, dolor de cabeza, anosmia, disgeusia, tos o trastornos neuropsicológicos14.
Hasta el 23 de enero de 2022, se habían notificado 1.445.939 casos de infección por COVID-19 en Madrid, de un total de 8,9 millones de casos detectados en España15. Desde el ámbito de la AP se hizo el seguimiento del 89% de los casos, lo que pone en evidencia su papel protagonista en la atención médica de estos pacientes16,17.
Diferentes guías clínicas6,18,19 han establecido la necesidad de hacer pruebas de seguimiento (principalmente, radiografías de tórax y pruebas de laboratorio) y un enfoque multidisciplinar en estos pacientes. Esto implica un gran consumo de los recursos de AP que aún no se ha cuantificado detalladamente.
El objetivo principal de este artículo es estimar la prevalencia de pacientes adultos en AP que presentan síntomas que duran más de 4 semanas, después de ser diagnosticados de infección por COVID-19. Además, se analizarán los signos y síntomas persistentes más frecuentes después de la infección aguda, así como el impacto sociosanitario, el uso de recursos en respuesta a la COVID persistente y los factores asociados a la misma.
Métodos
Diseño
Se hizo un estudio observacional, descriptivo y retrospectivo de una serie de casos en un centro de salud de AP en la región sur de Madrid.
Población
Los criterios de inclusión fueron: pacientes mayores de 18 años, notificados a sus médicos por el Sistema de Alerta de Salud Pública oficial como casos positivos de COVID-19 mediante la prueba de reacción en cadena de la polimerasa (PCR). Los criterios de exclusión fueron: pacientes institucionalizados seguidos por otros profesionales sanitarios y aquellos con discapacidades mentales o trastornos que, según sus médicos habituales, no podían cumplir con los requisitos del estudio. Estos pacientes participaron en el estudio COVID-AP20 después de dar su consentimiento informado verbal.
Se analizaron todos los casos de COVID-19 notificados por el Sistema de Alerta de Salud Pública de Madrid, a través de la historia clínica electrónica, hasta el 15 de abril de 2020 (primera ola de la pandemia en España). El período de seguimiento fue desde el 28 de marzo hasta el 31 de diciembre de 2020. Del total de pacientes incluidos en el estudio COVID-AP20, 300 pertenecían al centro de salud de AP de este estudio.
Dado un porcentaje esperado de COVID persistente según la OMS del 20%9 y el cálculo de niveles de confianza del 95%, se estimó que el tamaño de muestra de 300 sería suficiente para cumplir con el objetivo del estudio, con un error de precisión máximo del 4,53%.
Variables
Las variables principales fueron la presencia de signos y síntomas relacionados con la COVID persistente, registrados en la historia clínica electrónica en tres períodos de tiempo diferentes establecidos por los investigadores después de revisar la bibliografía. Estos períodos de tiempo fueron de 4-8 semanas, de 9-12 semanas y de más de 12 semanas desde la notificación del caso confirmado de COVID hasta 39 semanas (31 de diciembre de 2020).
Se definió la COVID persistente como la presencia de signos o síntomas que continúan o se desarrollan después de la infección aguda por COVID-19. Incluye los conceptos de «COVID-19 sintomático continuo» (signos y síntomas de 4-12 semanas) y «síndrome postagudo de COVID-19» (signos y síntomas que continúan después de 12 semanas, sin explicación por un diagnóstico alternativo) (figura 1).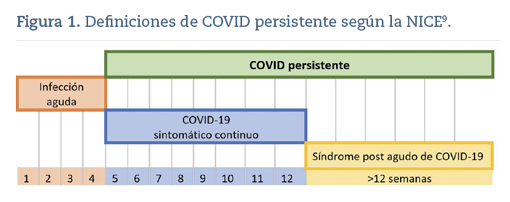
Los signos y síntomas incluidos fueron odinofagia, tos, disnea persistente, dolor torácico, anosmia y/o disgeusia, artralgias, cefalea, trastornos del sueño, astenia, anorexia y/o hiporexia, diarrea, pérdida de cabello y trastornos neuropsiquiátricos (CIAP P01, P02, P03, P04, P20, P74, P76, P77, P82, P99) de nueva aparición que precisasen tratamiento farmacológico.
Las variables secundarias fueron: a) sociodemográficas: edad, género, país de origen, profesional sanitario (sí/no); b) curso clínico al inicio: asintomático, infección leve (no neumonía), infección moderada (incluyendo neumonía unilateral), neumonía bilateral o grave (no incluye síndrome de distrés respiratorio agudo [SDRA]) y SDRA; c) comorbilidades del paciente: hipertensión arterial, enfermedad pulmonar obstructiva crónica, asma, diabetes, cardiopatía isquémica, enfermedad cerebrovascular, enfermedad renal crónica, insuficiencia hepática, inmunosupresión, enfermedad oncológica en los últimos 5 años, ansiedad/depresión en tratamiento farmacológico, trombosis venosa profunda, tromboembolismo pulmonar, enfermedad arterial periférica y arritmias.
Además, en los diferentes períodos de tiempo establecidos, se registraron variables de seguimiento y de uso de recursos. Estas variables fueron: pruebas de seguimiento (análisis de laboratorio y radiografía de tórax), incapacidades laborales transitorias (ILT), número de consultas con AP, interconsultas a otras especialidades médicas (citas telefónicas o visitas presenciales), visitas a urgencias e ingresos hospitalarios.
Esta información fue recopilada por el médico de familia del paciente, a partir de la historia clínica electrónica de AP y hospitalaria. Posteriormente, se recopilaron los datos de forma anónima en un cuaderno electrónico de recogida de datos proporcionado por una licencia gratuita para estudios de COVID-19 de Castor.
Análisis estadístico
Las variables categóricas se describieron como frecuencia y porcentaje; las variables cuantitativas, como media y DE con un IC del 95% si seguían una distribución normal. En distribuciones asimétricas o no normales, se informó la mediana y el rango intercuartílico. La prevalencia estimada de pacientes que presentaron síntomas durante más de 4 semanas (COVID persistente) se informó con un IC del 95%, así como la proporción de los principales síntomas detectados y el uso de recursos en los diferentes períodos establecidos previamente.
Se estimó la asociación de las diferentes variables entre los grupos que desarrollaron COVID persistente o no, utilizando la prueba de chi cuadrado para las variables categóricas y la prueba t de Student (o U de Mann-Whitney si la distribución no era normal) en las pruebas cuantitativas. Se ajustó un modelo de regresión de Poisson multivariado para analizar los factores asociados a un mayor número de consultas en AP. Se incluyeron variables sociodemográficas, clínicas y de uso de recursos consideradas relevantes que podrían tener un efecto sobre la variable dependiente y se calculó la RRI como medida de asociación en el análisis. Todos los análisis estadísticos se hicieron utilizando un paquete de software estándar (Stata, versión 14.0).
Resultados
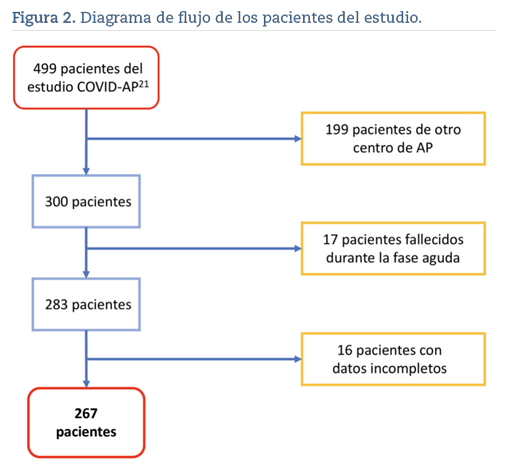
De los 499 pacientes originales del estudio COVID-AP20, 300 pertenecían al centro de salud de este estudio. Finalmente, de estos 300 pacientes, se analizaron 267 (figura 2).
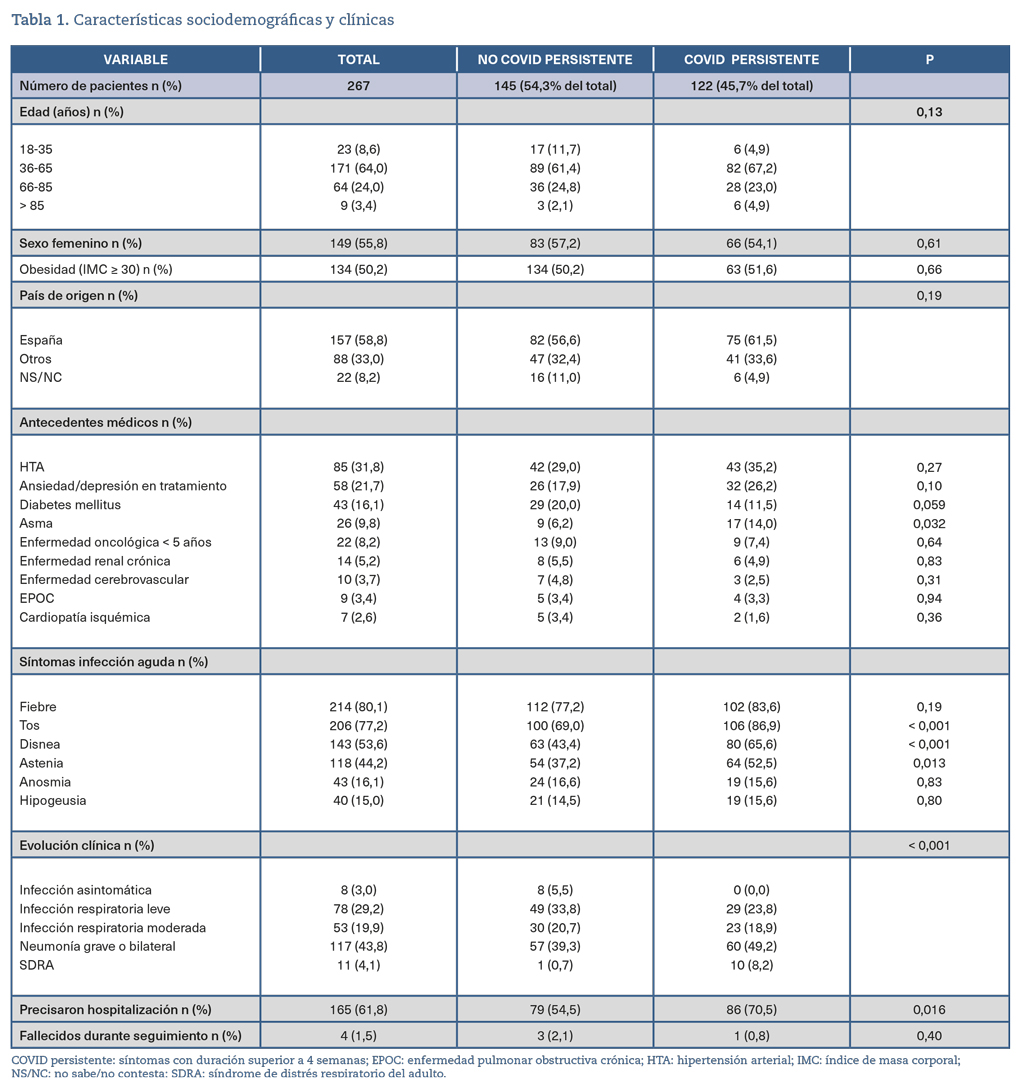
La edad media fue de 57 años (DE: 16,0) y 149 pacientes (55,8%) fueron mujeres. El 25,1% fueron profesionales de la salud20. Los trastornos más comunes en su historia clínica previa fueron obesidad (50,2%), hipertensión arterial (31,8%) y trastornos neuropsiquiátricos en tratamiento farmacológico (21,7%). Los síntomas más comunes en las primeras 4 semanas de la infección COVID fueron fiebre (80,1%), tos (77,2%), disnea (53,6%) y astenia (44,2%). En este período, el 61,8% de los pacientes requirió atención hospitalaria y el 43,8% sufrió neumonía bilateral. La tabla 1 muestra las características sociodemográficas de los pacientes, antecedentes médicos previos, síntomas y evolución clínica en la fase aguda.
La prevalencia de la COVID persistente fue del 45,7% (IC 95%: 39,6-51,9). De ellos, el 46,7% presentaron COVID‑19 sintomática continua (de 4 a 12 semanas) y el 53,3% tuvo síndrome postagudo de COVID‑19 (más de 12 semanas).
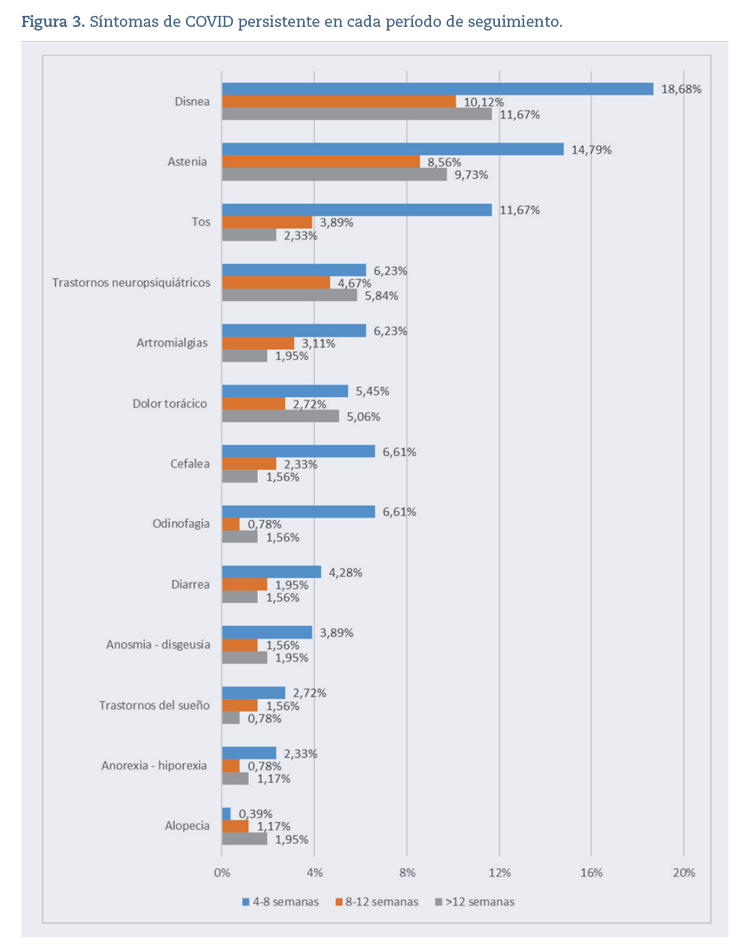
Los síntomas más comunes encontrados entre los pacientes con COVID-19 persistente fueron disnea (45,1%; IC 95%: 36,1-54,3), astenia (42,6%; IC 95%: 33,7-51,9), tos (24,6%; IC 95%: 17,2-33,2) y trastornos neuropsiquiátricos (18%; IC 95%: 11,7-26). La figura 3 muestra los síntomas encontrados en cada período de seguimiento.
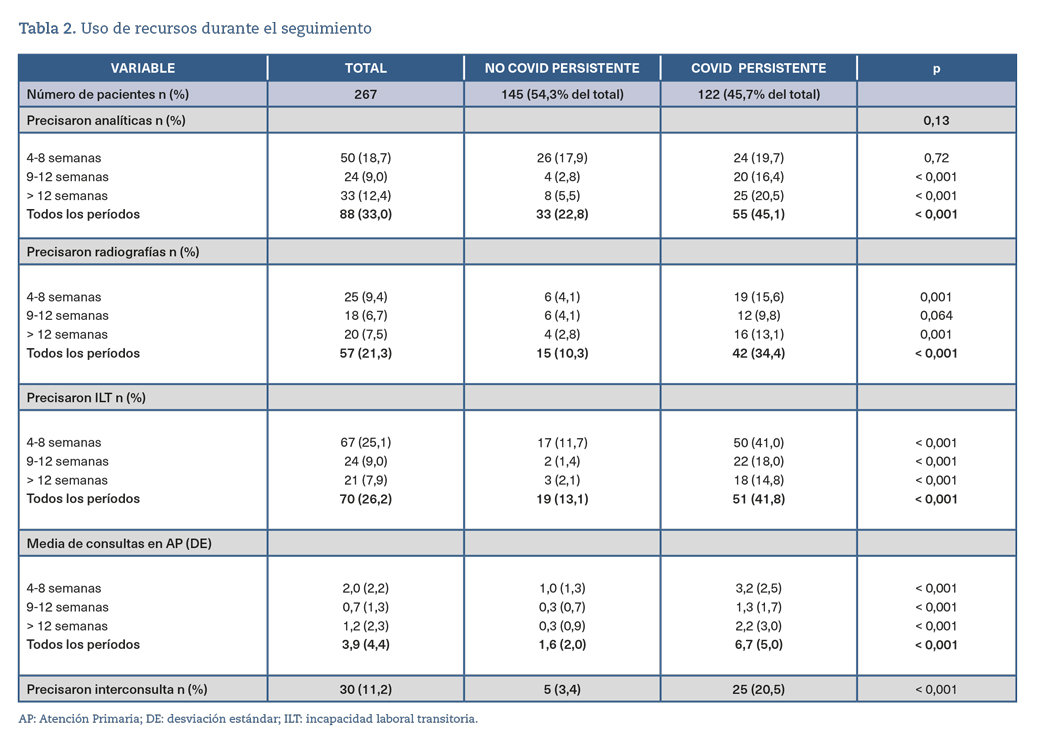
En cuanto al uso de recursos por el total de pacientes, el 75,7% hizo al menos una consulta en su centro de AP, con un promedio de 3,9 (DE: 4,4) citas; al menos al 33% se le hizo una prueba de laboratorio después de la fase aguda, y al 21,3% se le hizo una radiografía de tórax; el 11,2% necesitó una derivación a un especialista hospitalario, y el 26,2% requirió una ILT durante el período de seguimiento.
Por otro lado, en los pacientes con COVID persistente, el 98,4% requirieron al menos una consulta en su centro de AP en el mismo período, con un promedio de 6,7 (DE: 5,0) consultas. Al menos al 45,1% se le hizo una prueba de laboratorio, y al 34,4%, una radiografía de tórax. El 20,5% necesitó una derivación a un especialista hospitalario y el 41,8% requirió una baja laboral durante el seguimiento (representando el 72,9% del total de pacientes de la muestra que precisaron una baja laboral).
La tabla 2 muestra el uso de recursos en los tres diferentes períodos de seguimiento, comparando los pacientes que tuvieron COVID persistente con aquellos que no la tuvieron. Hubo diferencias estadísticamente significativas entre ambos grupos. El uso de recursos en pacientes con COVID persistente, frente a aquellos que no la desarrollaron, fue de dos hasta seis veces mayor, destacando la necesidad de derivaciones hospitalarias (20,5% frente al 3,4%, respectivamente).
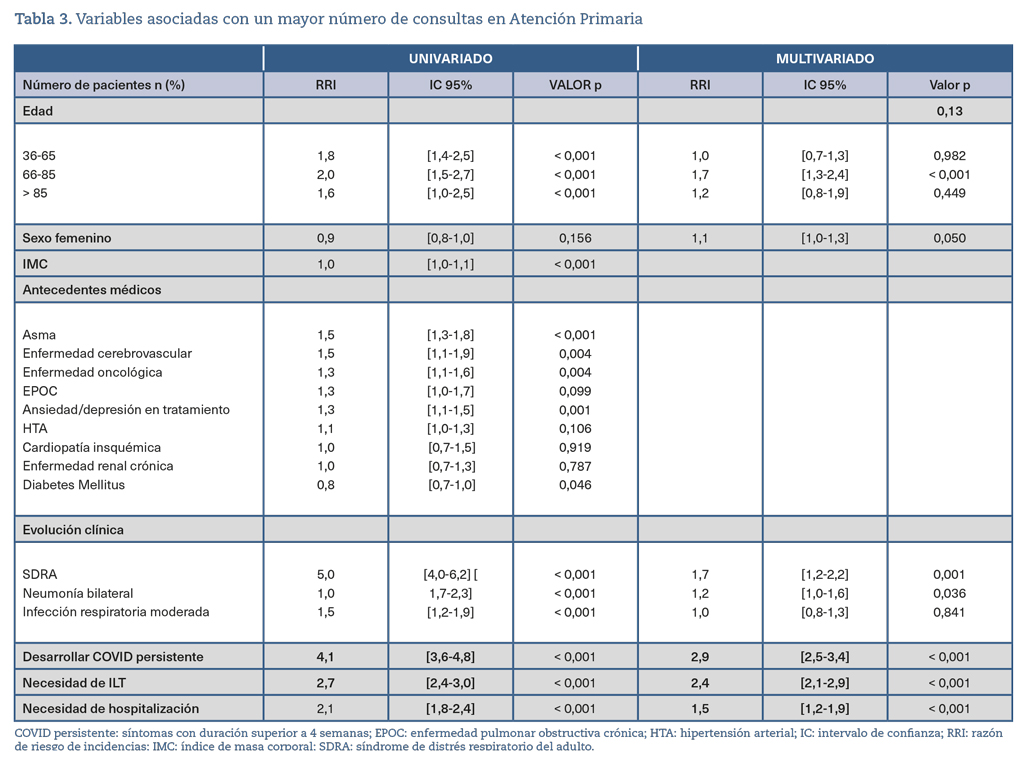
En nuestro estudio, los principales factores asociados con un mayor número de consultas en AP fueron tener COVID persistente (RRI: 2,9; IC 95%: 2,5-3,4), requerir una ILT (RRI: 2,4; IC 95%: 2,1-2,9), tener entre 66 y 85 años de edad (RRI: 1,7; IC 95%: 1,3-2,4), desarrollar SDRA (RRI: 1,7; IC 95%: 1,2-2,2), necesitar hospitalización (RRI: 1,5; IC 95%: 1,2-1,9) y desarrollar neumonía bilateral (RRI: 1,2; IC 95%: 1,0-1,6).
Discusión
En este estudio, muchos pacientes necesitaron ser hospitalizados, pero la mayoría tuvo seguimiento en AP antes, durante y después de su ingreso. El elevado número de hospitalizaciones podría explicarse por el hecho de que, en España, durante la primera ola de la pandemia, solo los pacientes hospitalizados y los profesionales de la salud tenían acceso a pruebas de PCR confirmatorias.
La prevalencia de la COVID-19 persistente en nuestra muestra fue del 45,7%, de los cuales el 53,3% presentó un síndrome postagudo de la COVID-19. La prevalencia encontrada en la literatura es altamente variable. Las diferencias en las definiciones de esta enfermedad, las metodologías utilizadas en los estudios (encuestas, entrevistas, revisión de historias clínicas), los períodos de seguimiento y las poblaciones estudiadas (pacientes con COVID-19 grave o leve, AP o atención hospitalaria) podrían explicar esta variabilidad. La United Kingdom Office for National Statistics21 publicó que la prevalencia de síntomas persistentes de la COVID-19 después de 5 semanas del diagnóstico fue del 22,1%, mientras que después de 12 semanas fue del 9,9%. En otros estudios, con pacientes hospitalizados y utilizando diferentes definiciones de COVID persistente, la prevalencia varía desde el 32,6% (síntomas durante más de 2 meses)22 hasta el 76% (síntomas durante más de 6 meses)13. Algunos estudios en AP con pacientes que habían tenido una neumonía previa han mostrado una prevalencia de la COVID persistente del 28,3%8.
Los síntomas persistentes más frecuentes en nuestros pacientes fueron: disnea (45,1%), astenia (42,6%), tos (24,6%) y trastornos neuropsiquiátricos (18%). El estudio español en AP realizado por Ares-Blanco8 también encontró esos síntomas como los más frecuentes (tos: 41,9%; disnea: 30%, y astenia: 26,5%). Sin embargo, la prevalencia en nuestro estudio de trastornos neuropsiquiátricos es menor que la descrita por otros autores12-14,23,24. Las diferentes codificaciones diagnósticas (CIE, CIAP) empleadas en los estudios de investigación pueden estar relacionadas con las diferencias encontradas en las prevalencias. Por otro lado, las diferencias podrían deberse a la falta de cuestionarios específicamente diseñados para evaluar de manera exhaustiva los antecedentes médicos en cada consulta de AP. Por lo tanto, si los síntomas no se registraron en ese momento, no se tuvieron en cuenta. Esta puede ser la razón por la que algunos síntomas (disnea, astenia, trastornos neuropsiquiátricos, dolor torácico, odinofagia, anosmia/disgeusia y anorexia-hiporexia) disminuyen en frecuencia de la primera a la segunda fase de seguimiento, para luego aparecer como más prevalentes en la tercera fase que en la segunda.
El uso de recursos (pruebas de laboratorio, radiografías de tórax, citas médicas, bajas laborales) fue mayor en los pacientes con síntomas persistentes. En nuestro estudio, el 34,4% de los pacientes con COVID persistente requirió una radiografía de tórax, y el 45,1%, una prueba de laboratorio en el seguimiento. Diferentes guías4,6,19,22,25 recomiendan hacer una radiografía de tórax y una prueba de laboratorio como parte de la evaluación completa de los pacientes con COVID persistente, aunque estas exploraciones no son obligatorias y dependen de la evaluación médica individual. El porcentaje de radiografías de tórax hechas en nuestra muestra es menor que en el estudio de Ares-Blanco en AP en Madrid, donde el 94,3% de pacientes tuvieron una radiografía de tórax de seguimiento8. En nuestro estudio, solo al 38,5% de pacientes con neumonía bilateral se les hizo una radiografía de tórax de control. Esta diferencia podría explicarse por la variabilidad en el criterio clínico y las dificultades acontecidas en los centros de AP durante la primera ola de COVID-19 para obtener una radiografía de tórax, donde las solicitudes urgentes tenían prioridad sobre las solicitadas para seguimiento. Debido a la falta de consenso sobre la realización de una radiografía de tórax de seguimiento, algunos estudios, como el de Lidia-Lee26, han propuesto adoptar pautas similares a las de la neumonía, en las que solo se ofrece una radiografía de tórax a aquellos que aún tienen síntomas o que tienen factores de riesgo de cáncer.
El 98,4% de los pacientes con COVID persistente tuvo algún seguimiento en AP, con un promedio de 6,7 (DE: 5,0) citas (llamadas telefónicas o visitas a la consulta). En estudios con períodos de seguimiento más cortos, solo el 54,3% de pacientes tuvieron seguimiento en AP en los primeros 2 meses22. Únicamente el 20,5% de nuestros pacientes con COVID persistente necesitaron ser derivados al hospital. Se puede decir que AP prestó asistencia médica a la mayoría de pacientes con COVID persistente en nuestro estudio, como señalan otros autores26.
Por otro lado, el 41,8% de ellos necesitó ILT, lo que pudo haber conllevado una mayor carga económica y una menor calidad de vida para esos pacientes22,27. La gran cantidad de consultas con AP por parte de los pacientes en nuestra muestra21 señala que la AP desempeñó un papel fundamental durante todo el proceso de enfermedad de la COVID-19. Hemos encontrado que la necesidad de hospitalización, la necesidad de una baja laboral, tener entre 66 y 85 años, desarrollar neumonía bilateral, SDRA o COVID persistente se asoció con un mayor número de consultas con AP, de manera similar a otros estudios publicados21.
Aplicabilidad
Este estudio presenta resultados sobre datos de seguimiento en AP con un período de observación más largo (hasta 39 semanas) que otros estudios publicados anteriormente. Además, proporciona datos sobre el uso de recursos que se describen escasamente en la literatura. Conocer los datos de seguimiento de los pacientes de las historias clínicas de AP aporta información que no se recoge en la mayor parte de los estudios, ya que habitualmente proceden de registros hospitalarios.
Sería adecuado hacer estudios de evaluación económica que cuantifiquen el impacto sobre el gasto sanitario que ha supuesto este uso de recursos en AP.
Debilidades
Como debilidades, puede haberse perdido información, ya que no se diseñó específicamente un cuestionario para evaluar de manera exhaustiva los síntomas médicos en cada consulta de AP.
Es importante destacar que los pacientes de este estudio pertenecían al mismo centro de salud, por lo que las características sociodemográficas pueden no ser generalizables, lo que limita su validez externa.
Por último, todos nuestros pacientes fueron diagnosticados en la primera ola de la pandemia, cuando solo pacientes hospitalizados y profesionales de la salud tenían acceso a una prueba de PCR confirmatoria, lo que significa que la prevalencia de pacientes con COVID persistente en casos asintomáticos o leves se subestimó.
Agradecimientos
Grupo COVID-AP: Francisco Ramon Abellán López; Noelia Alonso Peña; María del Carmen Álvarez Espinosa; Luis Francisco Arias Romero; Carlos Bernaldo de Quirós; Manuel María Bernardo Corral; Marta Bosom Velasco; David Cabañas Moreno; Carlos Casado Álvaro; María del Pilar Casado Sanz; Blanca Casas Corvinos; Pilar Chaves Sánchez; Paulino Cubero González; Eva de la Torre Buedo; Raquel Fernández Díaz; José Damián Garces Ranz; M.ª Celeste García Galeano; Jorge Ignacio Gómez Ciriano; María Soledad Gómez Criado; Concepción Herranz Calvo; Marta Herranz López; Josefina Hontanilla Calatayud; Jorge Hurtado Gallar; Pablo Jerez Fernández; Lucía Lebrero Menéndez; Juan Antonio López Rodríguez; Santiago Machín Hamalainen; Jacinto Macías Rodríguez; María Teresa Marín Becerra; Gema Martínez Franco; Raquel Mateo Fernández; Rodrigo Medina García; Mari Paz Moldes Rodríguez; Sara Morcillo Cebolla; Cristina Moreno De las Heras; Purificación Pajares Box; Lydia Palacios Goncalves; Guillermo Preto Berdeja; Asunción Prieto Orzando; Lara Quintana Araencibia; María Luisa Riestra Martínez; María Eloísa Rogero Blanco; Tomás Rossignoli Fernández; César Sánchez Arce; Sara Sánchez Barreiro; Laura Santos Franco; Alejandra Valadez Jaimes; Sara Vargas Lobé; Clara Vilà Torelló; Andrea Valcárcel Alonso.