Introducción
El fenómeno del chemsex ha emergido como un tema crucial de estudio en la salud pública global y española. Este término refiere a la práctica de consumir drogas para intensificar, prolongar o facilitar el sexo, generalmente en el contexto de fiestas o encuentros privados. Aunque el consumo de drogas en el contexto de relaciones sexuales se ha observado en otros colectivos, en el grupo de GBHSH ha adquirido una particular relevancia, y como este colectivo es especialmente vulnerable a otros problemas de salud en la esfera mental y social y en la esfera física, esta práctica puede otorgándoles una mayor probabilidad de desarrollar un consumo problemático.
En España, la prevalencia de esta práctica ha ido en aumento en los últimos años1, siguiendo una tendencia observada en otros países europeos como el Reino Unido, Francia y Alemania2. Se ha observado una correlación entre el chemsex y la transmisión de ITS, así como con la presencia de síntomas de ansiedad, depresión y psicosis, lo que subraya la necesidad de intervenciones de salud pública bien diseñadas que aborden al paciente desde una visión holística, conociendo su situación social, así como los posibles riesgos físicos y mentales.
El chemsex se desarrolla dentro de un contexto socioeconómico y cultural específico, en el que intervienen factores estructurales como la discriminación y la marginalización de ciertos colectivos3. En el caso español es especialmente prevalente en grandes ciudades como Madrid y Barcelona, donde las redes sociales y las aplicaciones de citas con geolocalización han facilitado la conexión entre personas interesadas en este tipo de encuentros. Además, en el contexto de la pandemia del virus de inmunodeficiencia humana (VIH) y el acceso a la profilaxis preexposición (PrEP), el chemsex ha cobrado especial relevancia, ya que algunos individuos encuentran en el uso de drogas una medida para paliar el estigma entorno al VIH y una vía de escape para las situaciones de ansiedad y la depresión, así como una ayuda para la gestión del sentimiento de soledad no deseada.
En España, drogas como el GHB/GBL, la mefedrona y la metanfetamina están ampliamente disponibles, lo que facilita la expansión de este problema. Los contextos en los que estas drogas se consumen pueden variar desde encuentros sexuales privados hasta grandes fiestas organizadas. Este tipo de fiestas, facilitadas por aplicaciones y redes sociales, han sido identificadas como espacios de alto riesgo para la transmisión de ITS y el consumo problemático de sustancias4.
El chemsex no solo está vinculado con riesgos físicos inmediatos, sino que también tiene profundos efectos en la salud mental de quienes participan en esta práctica. En España, estudios recientes han demostrado que una proporción significativa de las personas participantes experimentan síntomas de ansiedad, depresión y otros trastornos psiquiátricos. La asociación entre síntomas de la esfera mental y el consumo de drogas implica una mayor vulnerabilidad para la persona usuaria, no habiendo sido posible determinar si son el origen del consumo problemático o una consecuencia de ello. Sin embargo, suponen una diana de tratamiento que permita que las personas usuarias se encuentren libres de este condicionante que les confiere mayor riesgo en términos de salud. Además, el estigma social que aún rodea a la comunidad LGBTQ+ y a las prácticas sexuales no normativas contribuye a agravar los problemas de salud mental. En el caso de muchos hombres gais/bisexuales (GB) involucrados, el consumo de drogas se convierte en una estrategia para sobrellevar la presión social y el rechazo, pero con el tiempo este recurso acaba exacerbando los problemas subyacentes5.
Uno de los aspectos más preocupantes es su relación con el aumento de ITS y VIH. Según datos recientes, el chemsex está vinculado a prácticas sexuales de alto riesgo, como el sexo sin preservativo y la participación en encuentros sexuales con múltiples parejas. En un estudio se observó que los hombres que participan en chemsex tienen tasas significativamente más altas de ITS que aquellos que no lo practican, incluyendo infecciones como la sífilis, gonorrea y hepatitis C. Este fenómeno es particularmente preocupante en el contexto de la lucha contra el VIH, ya que el consumo de drogas durante el chemsex puede comprometer la adherencia a la PrEP o a la terapia antirretroviral (TAR)6.
A pesar de los esfuerzos de las autoridades sanitarias para aumentar la concienciación sobre los riesgos del chemsex y promover el uso seguro de PrEP, sigue existiendo una desconexión entre los comportamientos de riesgo y la percepción del peligro entre las personas participantes. Esto destaca la necesidad de campañas de educación dirigidas específicamente a la comunidad que aborden tanto el consumo de drogas como la transmisión de ITS en estos contextos específicos.
Un poco de argot: comunicación textual y a través de emojis (tablas 1 y 2)
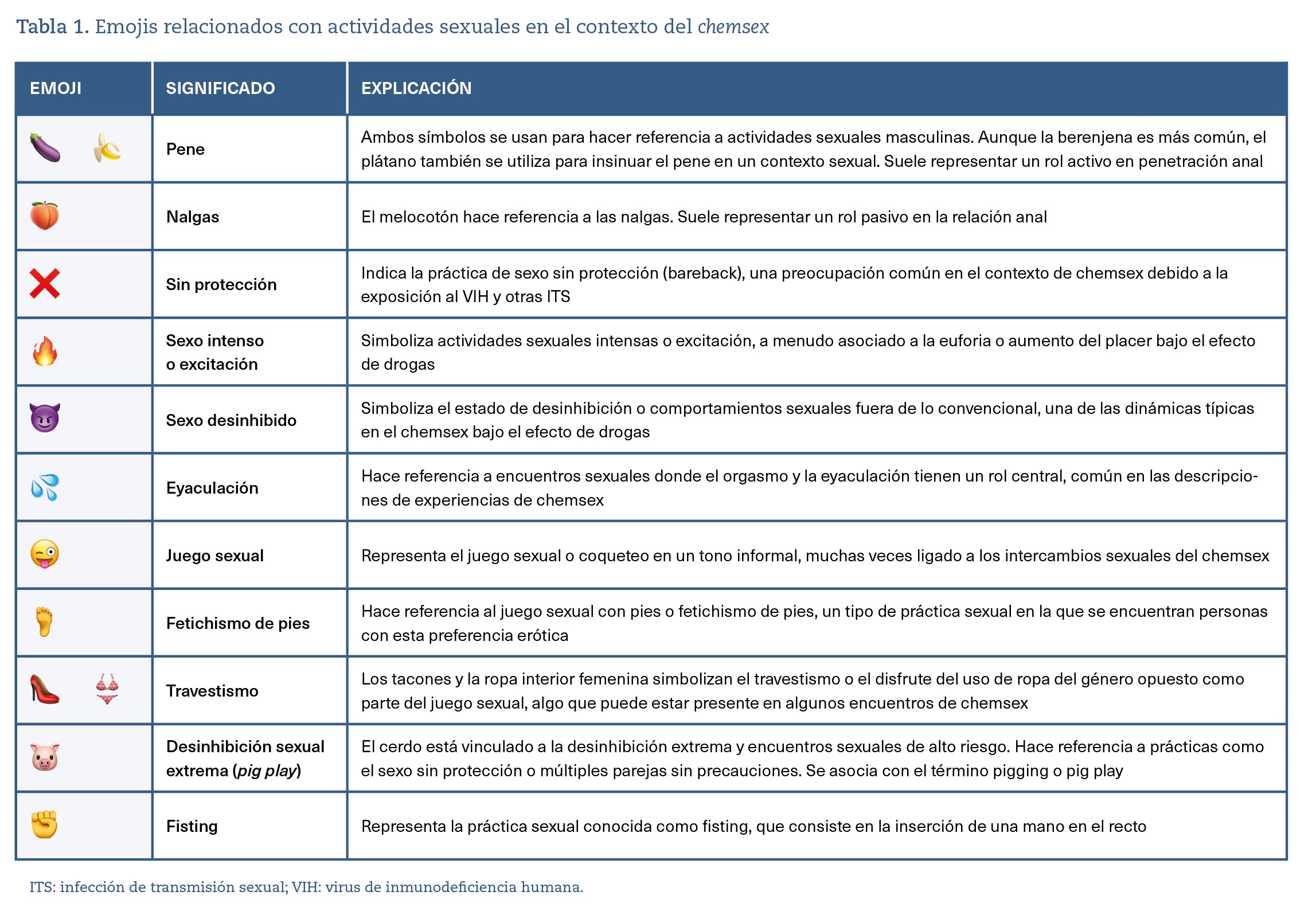
El chemsex no solo está vinculado con un contexto específico de consumo de drogas y prácticas sexuales, sino que también ha dado lugar a la creación y utilización de un argot particular que facilita la comunicación entre los participantes. Este lenguaje refleja la cultura que lo rodea al mismo tiempo que es utilizada para identificar los roles, las sustancias y los comportamientos asociados. Además, refuerza una identidad compartida dentro de una subcultura que a menudo se siente marginada y busca refugio en la comunidad que la práctica del chemsex ofrece7.
Las aplicaciones de citas con geolocalización se han convertido en una herramienta clave de comunicación entre los participantes del chemsex estableciendo canales entre participantes en las sesiones e incluso distribuidores de sustancias. Como en cualquier red social de comunicación, desde hace unos años, los emojis se han convertido en elementos clave, ya que estos símbolos visuales permiten transmitir de manera rápida y discreta intenciones, preferencias y la disponibilidad de drogas o prácticas sexuales sin tener que utilizar palabras explícitas. Los emojis, al ser universales y fácilmente accesibles en cualquier dispositivo móvil, se han normalizado como parte del lenguaje en las comunidades de hombres que tienen sexo con hombres (HSH) que buscan encuentros sexuales a través de apps como Grindr, Scruff y otras plataformas similares.
El uso de emojis no solo facilita la comunicación rápida, sino que también crea un código implícito que es comprendido por los participantes habituales, pero no siempre por usuarios ajenos a la cultura del chemsex. Este código enriquece el argot integrando símbolos digitales con significados que van más allá de lo literal, y que a menudo implican el consumo de sustancias específicas o tipos de encuentros sexuales8.
A continuación, desglosamos algunas de las expresiones más utilizadas en el contexto del chemsex, proporcionando una explicación de su significado y su relevancia cultural.
PnP (Party and Play)
Uno de los términos más conocidos en el argot del chemsex es PnP, que significa Party and Play, literalmente traducido como «fiesta y juego» y adaptado al español como «guarreo» o «cerdeo». Se refiere a reuniones en las que se combinan el consumo de drogas recreativas con la actividad sexual. Generalmente, en estos encuentros, las drogas como la metanfetamina, el GHB/GBL o la mefedrona son las protagonistas, lo que permite a los participantes extender las sesiones sexuales durante varias horas o incluso días. El término tiene una connotación positiva para los participantes, que asocian el consumo de sustancias con la idea de libertad sexual.
Slamming
El término slamming se refiere al uso intravenoso de drogas durante los encuentros sexuales. Este método de consumo, conocido por sus efectos rápidos y potentes, presenta riesgos adicionales en términos de sobredosis, infecciones y daños vasculares. Además, los participantes que practican slamming tienen un mayor riesgo de contraer ITS, ya que el uso compartido de jeringuillas incrementa la probabilidad de transmisión de infecciones como el VIH y la hepatitis C. En algunas comunidades, este término está tan normalizado que no conlleva una connotación negativa, aunque desde el punto de vista sanitario es una práctica de alto riesgo.
Tina
Tina es un término de argot para referirse a la metanfetamina, una de las drogas más consumidas. La metanfetamina es conocida por su capacidad de aumentar la energía, reducir las inhibiciones y prolongar el deseo sexual, lo que la hace especialmente atractiva en estos contextos. Sin embargo, su uso prolongado puede llevar a adicción, daños neurológicos y psicosis. El uso de Tina está particularmente asociado a sesiones de chemsex que pueden durar días, y es vista como una droga que facilita el placer sexual y también un fuerte sentido de conexión e intimidad entre los participantes.
G o Gina
El G o Gina es un término utilizado para referirse al GHB o GBL, dos sustancias químicamente similares que se usan comúnmente. El GHB/GBL tiene efectos depresores en el sistema nervioso central y se usa para potenciar el placer sexual. Sin embargo, la línea entre la dosis recreativa y una sobredosis («doblar») es extremadamente fina, lo que convierte a estas drogas en unas de las más peligrosas. Algunos participantes establecen pautas temporales muy precisas para evitar una sobredosis. En la jerga del chemsex, tomar una dosis de GHB se conoce coloquialmente como «tomarse un chorri», ya que su forma de distribución es líquida y se consume a través de pipetas. En muchos encuentros, el GHB se usa en combinación con otras drogas, como la metanfetamina, lo que aumenta aún más los riesgos.
Chill
Chill es un término que describe los encuentros más íntimos y prolongados, generalmente llevados a cabo en espacios privados, como en casa de uno de los participantes. Aunque el término podría sugerir una atmósfera relajada, los chills en el contexto del chemsex suelen durar muchas horas o incluso días, con varios participantes consumiendo drogas y manteniendo relaciones sexuales de forma continua. A menudo, estos encuentros se organizan mediante aplicaciones de citas y pueden incluir una mezcla de conocidos y desconocidos. El concepto de chill dentro del chemsex ilustra cómo este fenómeno se ha normalizado en algunos sectores de la comunidad GBHSH, donde se busca la socialización y el sexo, además del consumo de drogas.
High and horny (H&H)
El término high and horny, traducido como «colocado y cachondo», refleja el estado en el que muchos participantes de chemsex se encuentran durante las sesiones. Este estado, provocado por el consumo de sustancias como la metanfetamina y el GHB, se caracteriza por un intenso deseo sexual, una mayor disposición a participar en prácticas sexuales de riesgo y una disminución de las inhibiciones. En muchos casos, este estado mental se utiliza como excusa o justificación para participar en prácticas que, en condiciones normales, los participantes evitarían, lo que resalta el vínculo entre el consumo de drogas y la toma de decisiones de alto riesgo en el chemsex.
Bareback (BB)
El término bareback hace referencia a la práctica de sexo sin preservativo. Aunque no es exclusivo del chemsex, este término adquiere una nueva dimensión dentro de este contexto, ya que muchas de las drogas utilizadas (como el GHB o la metanfetamina) tienden a reducir las inhibiciones y el sentido de riesgo, haciendo que algunos participantes tomen decisiones impulsivas como no usar protección durante las relaciones sexuales. Esto aumenta significativamente el riesgo de transmisión de ITS, particularmente en el caso del VIH y la hepatitis C.
Chemsex en el contexto de la cultura queer en España
El chemsex, un fenómeno que combina el consumo de drogas con prácticas sexuales, tiene profundas raíces en la cultura queer. Para comprender su desarrollo y su influencia, es crucial situarlo en un contexto histórico, sociológico y cultural que ha moldeado la comunidad queer y sus prácticas.
Históricamente, la cultura queer en España ha experimentado una evolución significativa, marcada por luchas por la visibilidad y los derechos. Durante la dictadura de Franco, las identidades no normativas sufrieron una represión severa y la homosexualidad fue criminalizada. Sin embargo, con la transición a la democracia en los años setenta del pasado siglo, y especialmente con la legalización del matrimonio homosexual en 2005, la comunidad queer comenzó a ganar visibilidad y derechos9.
El auge del chemsex en la década de 2010 se enmarca en un contexto donde la visibilidad y la aceptación de las identidades queer se han incrementado. Las libertades adquiridas han permitido la exploración de prácticas sexuales y el consumo de sustancias dentro de un marco de mayor apertura y aceptación social. Este cambio ha influido en la forma en que se practican y se perciben fenómenos como el chemsex en España.
Desde una perspectiva sociológica, el chemsex en la comunidad queer española refleja una serie de dinámicas sociales y culturales. El consumo de drogas en combinación con el sexo puede verse como una forma de buscar una experiencia intensificada de conexión y placer, facilitada por la reducción de inhibiciones que las sustancias proporcionan. Este fenómeno está estrechamente vinculado con la búsqueda de una identidad y una experiencia sexual que desafíen las normas hegemónicas y promuevan una sensación de comunidad y pertenencia10.
El uso de aplicaciones de citas ha transformado el modo en que se organizan los encuentros de chemsex. Estas plataformas digitales han permitido una conexión más rápida y directa entre individuos con intereses similares, facilitando la organización de encuentros y la difusión de prácticas relacionadas con el chemsex. Además, la normalización del chemsex dentro de ciertos segmentos de la comunidad queer puede reflejar una forma de resistencia cultural y un medio para explorar y afirmar la identidad queer en un entorno que sigue siendo, en muchos aspectos, heteronormativo11.
Culturalmente, el chemsex está imbricado en la celebración de la libertad sexual y la exploración dentro de la comunidad queer10. En España, la cultura queer ha estado históricamente asociada con una actitud de desafío frente a las normas tradicionales, buscando formas de expresar la identidad y la sexualidad de manera abierta y auténtica. Las fiestas y eventos sociales reflejan una parte importante de esta cultura proporcionando espacios donde la libertad sexual y el consumo de drogas se entrelazan9.
El chemsex también ha sido objeto de representaciones en medios y discursos culturales, lo que ha contribuido a su visibilidad y, en algunos casos, a su estigmatización, por lo que la forma en que se representa el chemsex en la cultura y en los medios de comunicación puede influir en cómo se percibe y se aborda dentro de la comunidad queer y la sociedad en general10. Mientras que algunos pueden ver el chemsex como una forma de liberación, otros lo ven a través del prisma de los riesgos y los problemas asociados, lo que añade una capa de complejidad a su entendimiento cultural7.
Principales drogas utilizadas en el contexto del chemsex
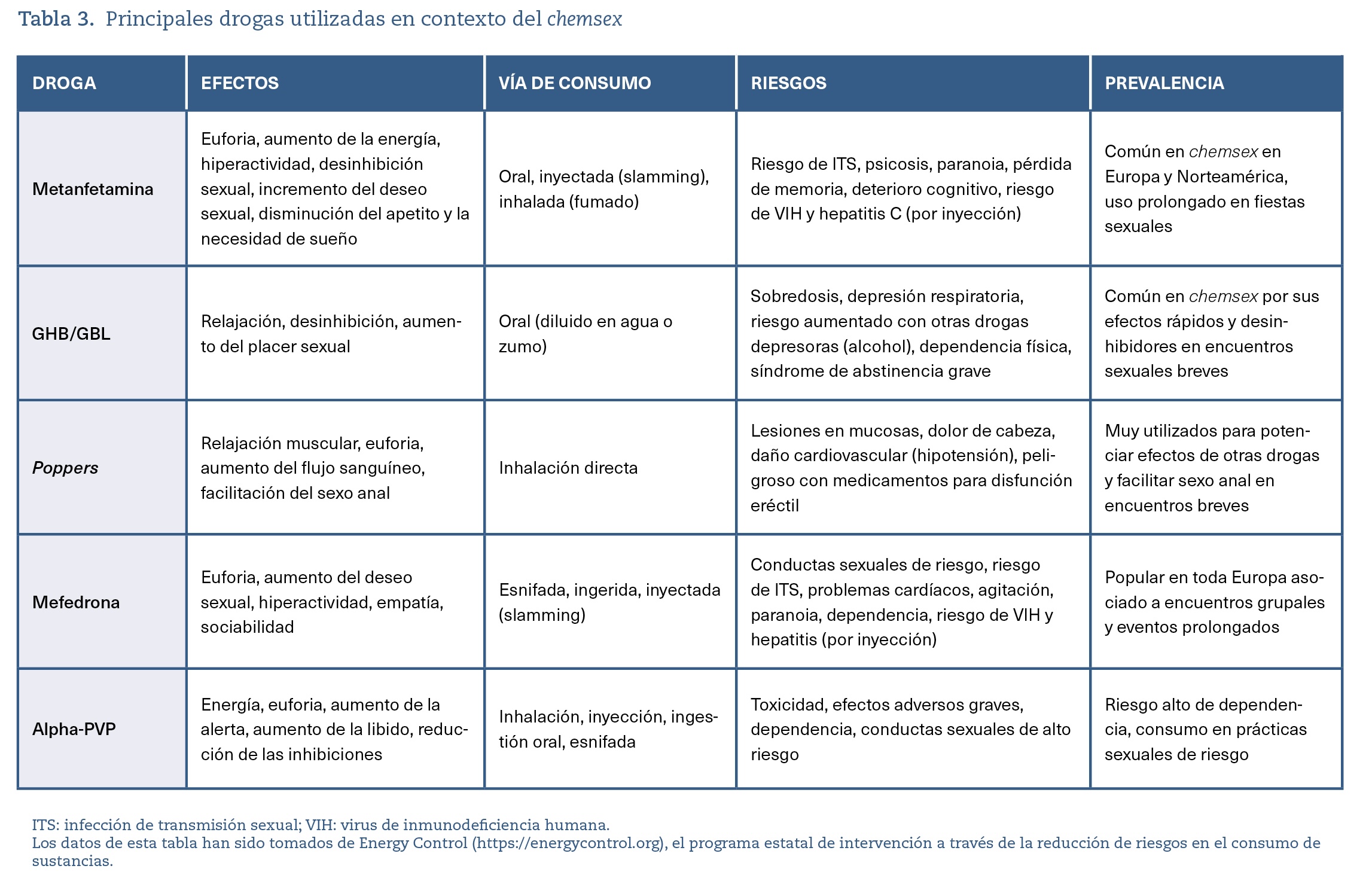
El fenómeno del chemsex está asociado al uso de diversas sustancias que potencian las sensaciones sexuales y permiten encuentros prolongados12. Estas drogas, tanto estimulantes como depresoras, tienen efectos que facilitan la interacción social y sexual, pero también conllevan riesgos significativos para la salud. En la tabla 3 se presentan las principales drogas13 utilizadas en este contexto.
Otras drogas que se utilizan y consumen en las sesiones de chemsex son cannabis, cocaína o MDMA, aunque no se consideran como drogas específicas dentro del contexto de esta práctica.
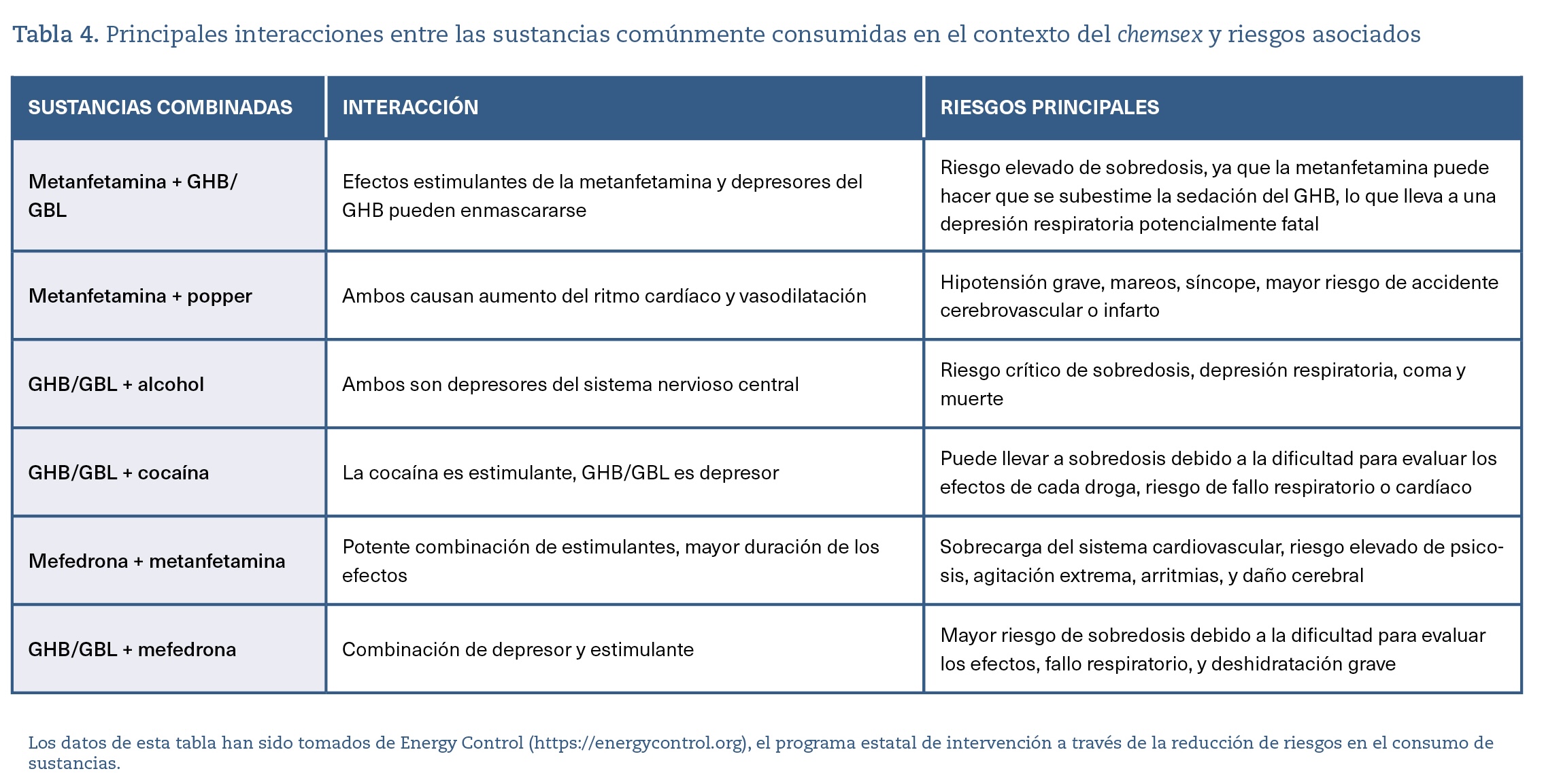
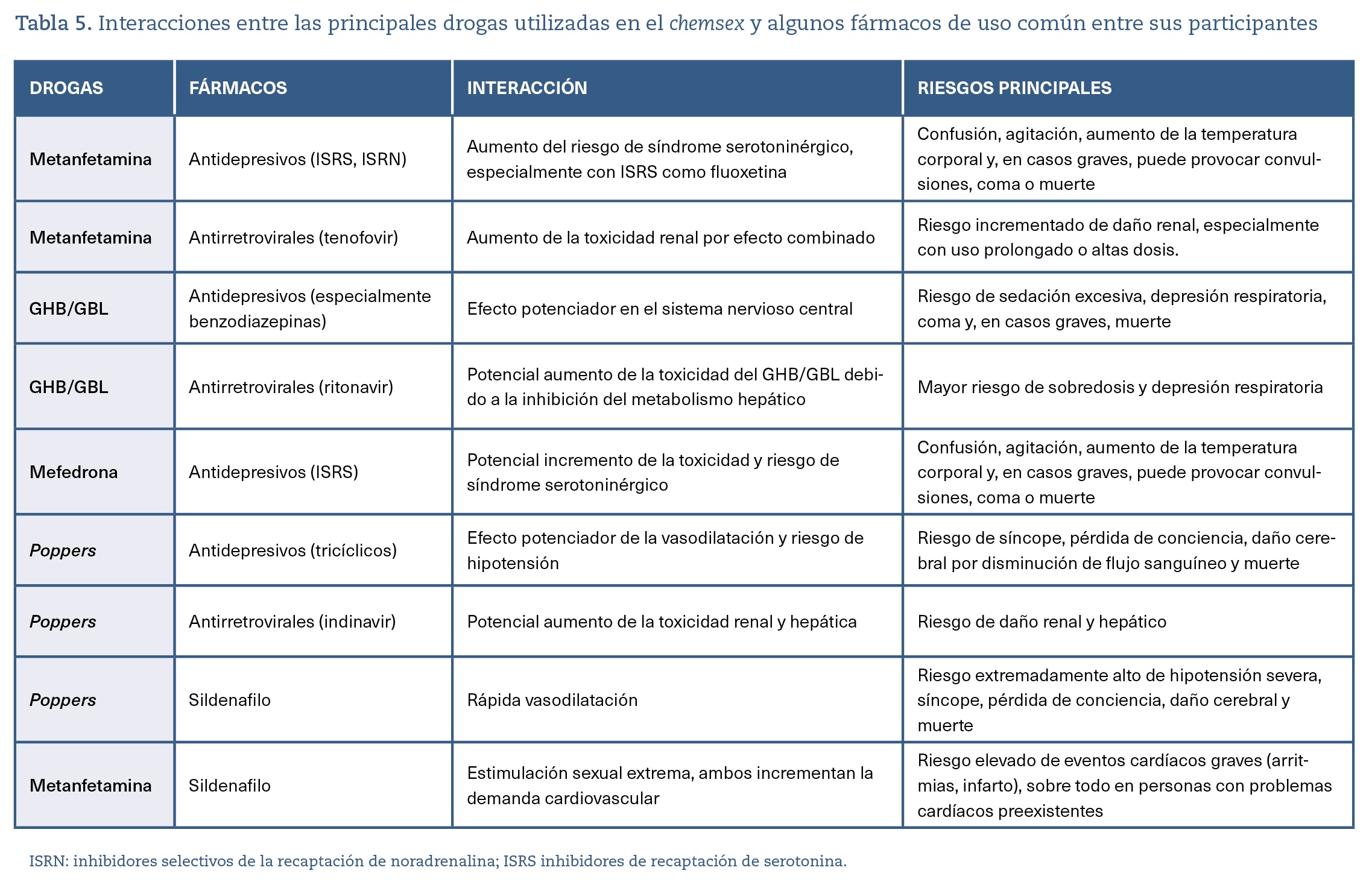
Otro gran problema son las interacciones entre sustancias, teniendo en cuenta que en numerosas ocasiones se utilizan fármacos que aumentan la potencia sexual (inhibidores de la fosfodiesterasa tipo 5) o con el TAR para el VIH (ya sea en tratamiento de participantes seropositivos o en personas que están en PrEP). Las tablas 4 y 5 indican las principales interacciones entre sustancias utilizadas en el contexto de chemsex y entre drogas y fármacos que pueden estar tomando los participantes en las sesiones.
Abordaje específico de los usuarios de chemsex en las consultas de Atención Primaria
El centro de salud como eje del diagnóstico y abordaje inicial del chemsex
De manera tradicional, el abordaje del chemsex en ámbitos sanitarios se ha hecho desde las consultas monográficas de VIH en un entorno hospitalario. Desde este nivel asistencial dejamos fuera a los usuarios de chemsex que no están en seguimiento en estas consultas. La AP tiene una serie de características que hacen que sea clave para el diagnóstico precoz, la valoración del consumo, la prevención, el abordaje inicial de problemas psicológicos y la reducción de riesgos.
Entre las características implícitas al primer nivel asistencial14, cabe destacar:
- Relación de confianza con el paciente: los médicos y médicas de familia conocen a sus pacientes a lo largo del tiempo, lo que les permite establecer una relación de confianza y facilitar la comunicación abierta sobre temas sensibles como el consumo de drogas y la sexualidad. Al ser un contexto familiar y conocido, los pacientes pueden sentirse más cómodos compartiendo sus experiencias y preocupaciones.
- Enfoque integral de la salud: la Medicina de Familia aborda no solo los problemas físicos, sino también los aspectos emocionales y sociales de la salud de manera holística, lo que es crucial para entender el contexto del chemsex. Además, en AP se pueden manejar e identificar problemas de salud mental y física asociados al chemsex, como ansiedad, depresión o ITS.
- Detección precoz y prevención: la Medicina de Familia está en una posición privilegiada para detectar signos y síntomas de uso de sustancias o conductas sexuales de riesgo durante las consultas rutinarias. Solicitudes de incapacidades temporales por procesos banales no detectables en la consulta o autolimitados a principios de semana en pacientes con características potenciales que hacen sospechar consumo pueden ser signos de alerta para el abordaje de estos temas. En caso necesario, se puede proporcionar información sobre los riesgos asociados al chemsex y estrategias de reducción de daños, contribuyendo a la prevención de problemas de salud.
- Acceso a recursos y coordinación: en AP se puede identificar la necesidad de derivar a los pacientes a servicios de salud mental, clínicas de adicciones o especialistas en enfermedades infecciosas, facilitando el acceso a la atención adecuada, y actuar como un punto de conexión entre diferentes servicios sanitarios, asegurando que el paciente reciba una atención integrada y continua.
- Abordaje multidisciplinario: el trabajo en equipo que se hace en el contexto de la AP ofrece un enfoque integral y multidisciplinario que es esencial en el tratamiento del chemsex. El personal médico de este primer nivel asistencial puede actuar como coordinador y enlace de los diferentes niveles de atención (hospital, centro de atención a las adicciones [CAD], centro de salud, organizaciones comunitarias) que van a requerir este tipo de pacientes
- Adaptación cultural y social: en AP, el conocimiento del contexto local, de la cultura y del entorno social de los pacientes permite abordar el chemsex de manera contextualizada y relevante. El conocimiento del entorno comunitario y las redes de apoyo de las zonas básicas de salud son claves para el manejo de estas personas.
- Capacitación continua y sensibilización: la Medicina de Familia puede beneficiarse de la capacitación en temas relacionados con el consumo de drogas y la salud sexual para mejorar la atención a pacientes que participan en el chemsex. El entorno cercano y de proximidad del centro de salud es clave para promover la salud sexual a través de charlas, talleres y asesoramiento grupal o individualizado, lo que ayuda a prevenir conductas de riesgo.
- Abordaje grupal y comunitario: existen distintas entidades que han abordado en los últimos años el chemsex de forma grupal y comunitaria con grupos de apoyo mutuo (GAM) y actividades de prevención del consumo y el abordaje de la reducción de daños.
Si bien es cierto que la población joven acude con poca frecuencia a los centros de salud, la necesidad de incapacidad temporal en caso de que estén trabajando derivada de un consumo problemático puede ser un indicador que ponga en alerta al médico o médica para preguntar por este tipo de actividades. Una adecuada entrevista sobre drogas y sexualidad puede ser para muchos usuarios la primera oportunidad para valorar la posible existencia de un problema15.
Valoración inicial del consumo y actividades sexuales de riesgo
Los pacientes GBHSH que con anterioridad hayan padecido problemas de salud mental o consumido sustancias son especialmente vulnerables, por lo que se debería valorar su posible riesgo de consumo de sustancias en contextos sexualizados. La anamnesis a través de preguntas abiertas y en un entorno y contexto no estigmatizador es la herramienta que permite hacer el diagnóstico de consumo problemático. En caso de existencia de consumo, es fundamental conocer las sustancias, vías de administración, frecuencia y duración de las sesiones, existencia de comorbilidades y otros tratamientos e impacto en la vida del paciente (personal, relacional, familiar, laboral). También es importante conocer si estas prácticas le preocupan o quiere tener más información sobre minimización de riesgos tanto en sus prácticas sexuales como en el consumo. Este espacio puede convertirse en un buen entorno para valorar la necesidad o preferencia de PreP o un cribado ITS.
El médico o la médica de familia va a abordar dos esferas que pertenecen a la intimidad del paciente, como es el consumo de sustancias y sus actividades sexuales, para cuyo manejo tiene escasa formación. Además, cabe la posibilidad de que sus propias creencias puedan afectar el desarrollo de la entrevista. Por ello es importante crear un ambiente propicio para que médico y paciente se sientan cómodos, a fin de que este último pueda hablar con sinceridad y sentirse en un espacio seguro, libre de prejuicios, reflexivo y participativo16.
Una segunda valoración importante dentro del entorno de la AP es conocer actividades de riesgo. La desinhibición generada por el consumo de sustancias, la hipersexualización del ambiente del consumo y las sesiones de larga duración hacen que se lleven a cabo actividades que en otras condiciones no se llegarían a hacer (coito sin preservativo o barebacking, penetraciones múltiples, penetración con objetos o puño [fistfucking], etc.). Además, en algunas ocasiones puede existir ausencia de consentimiento. El análisis de las actividades sexuales de riesgo debe servir para analizar tres puntos fundamentales: estado vacunal (especialmente hepatitis A y B y virus del papiloma), solicitud de serología (sífilis, VIH y batería de otras ITS) y, en caso indicado, hay que plantear al individuo la posibilidad PreP17.
Un tema que se debe tratar es el mal cumplimiento en la toma de medicación de la PreP o del TAR en el caso de pacientes seropositivos. Aumenta en caso de sesiones chemsex muy largas y/o muy frecuentes18, con el consiguiente riesgo de elevación de la carga viral, hasta el punto de poder transmitir el VIH o disminuir la eficacia de la PreP.
Valoración social inicial en la consulta de Atención Primaria
La situación social de los usuarios de chemsex es muy variable. El perfil general es el de un GBHSH de 25-55 años, español, urbanita, con nivel de estudios medios-superiores y nivel socioeconómico medio-alto y con trabajo estable19. No obstante, se está observando un cambio y una diversificación en los perfiles últimamente20, ya que la naturaleza social del fenómeno requiere una constante revisión y actualización de las características de los usuarios en los diferentes territorios. Están apareciendo consumos en ciudades más pequeñas con turismo LGTBI y en personas de otros perfiles (migrantes, situaciones socioeconómicas más desfavorecidas, sinhogarismo, prostitución masculina y en personas trans). Conocer estas variables (edad, situación familiar, estabilidad económica, empleo, nivel de estudios, etc.) va a ser importante a la hora del tratamiento ya que los recursos personales y del entorno más próximo van a ser fundamentales para generar alternativas de ocio.
Valoración inicial psicológica
Además de los problemas de dependencia a sustancias y una sexualidad posiblemente distorsionada, hay que abordar problemas psicológicos que puedan ser los desencadenantes de estas actividades y/o la razón de que la persona las mantenga. En este sentido, es importante saber si existen disparadores para el inicio de las sesiones (ideas, sentimientos, visualización de pornografía, frustración o incapacidad de gestionar adversidades, personas o situaciones concretas, etc.) o problemas psicológicos más profundos que llevaron al primer consumo, como pueden ser problemas de identidad/aceptación de la propia sexualidad o serofobia interiorizada en caso de pacientes seropositivos a VIH, entre otras muchas causas.
En una revisión sistemática se ha señalado que el chemsex puede estar asociado a procesos psicológicos como la depresión, la ansiedad, la adicción o síntomas psicóticos21. Del mismo modo, otro estudio reciente señala que el consumo de drogas en contextos sexuales también se relaciona con síntomas de ansiedad y depresión22.
También hay que tener en cuenta que las propias sesiones de chemsex pueden tener un impacto grave en la esfera psicológica. La genitalización y el individualismo de la cultura gay predominante, instalada en una sociedad de consumo de productos y cuerpos, favorecen la reproducción de comportamientos machistas. Así pues, desde la consulta de AP hay que tener en cuenta que, en el contexto de disminución de la alerta por el uso de sustancias en el que se llevan a cabo estas relaciones sexuales, puede no existir consentimiento explícito y/o continuado para determinadas prácticas y pueden producirse situaciones de abuso.
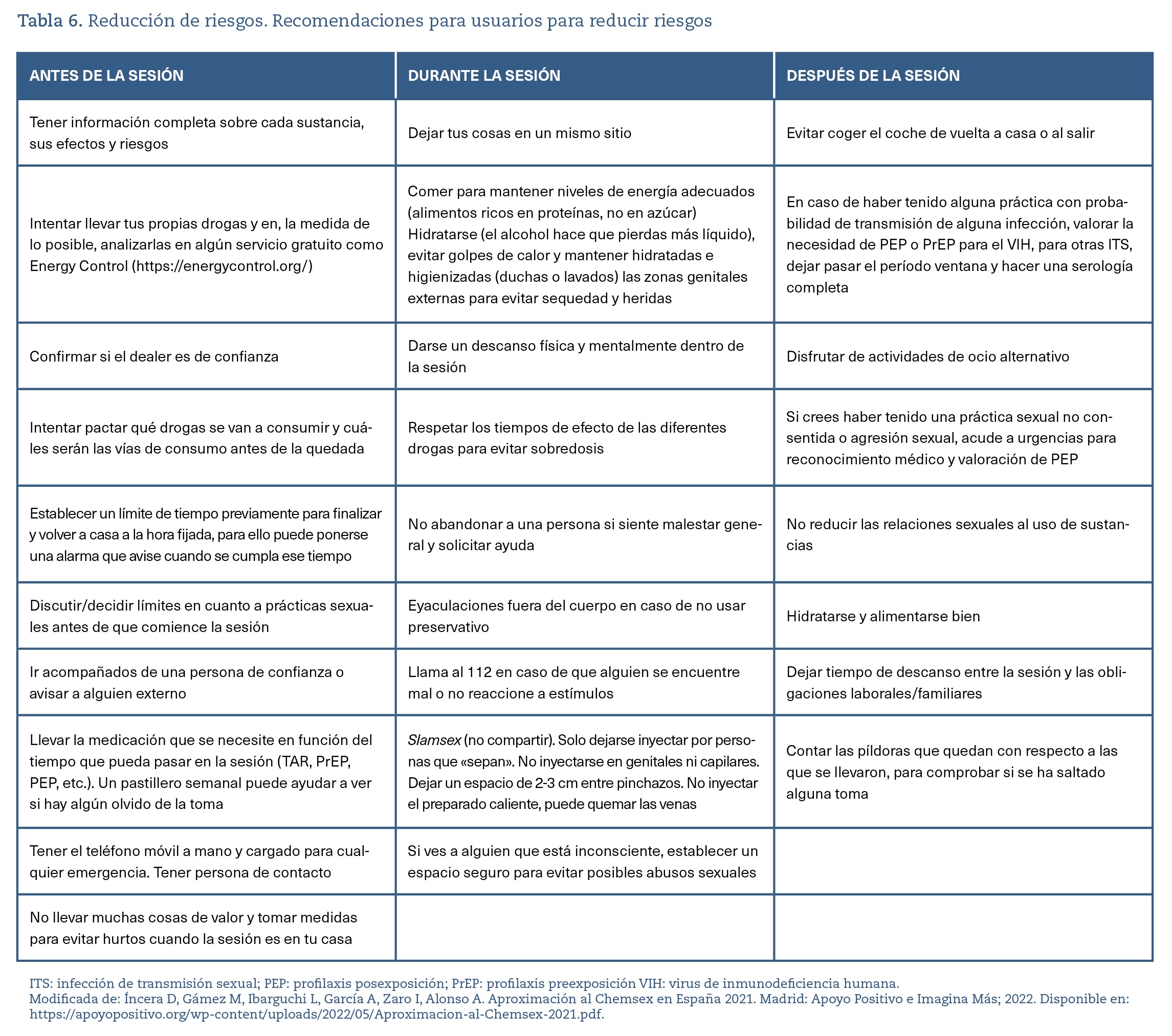
Reducción de riesgos
La consulta de AP puede ser un espacio para favorecer la reducción de riesgos tanto incidiendo en la necesidad de mantener actividades sexuales con mayor protección (vacunaciones actualizadas, detección precoz de infecciones de ITS, uso de preservativo, uso de lubricantes o PreP, etc.) como promoviendo la disminución del consumo de sustancias (no compartir materiales de venopunción ni canutos para esnifar, control en el consumo de GHB/GLB, recordar posibles riesgos e interacciones entre droga/dros o droga/fármaco, etc.). Para todo ello es necesario que el personal médico de AP disponga de los conocimientos, habilidades y espacios necesarios. Las principales acciones de minimización de riesgos se pueden ver en la tabla 6.
Dónde derivar
Evidentemente, el manejo de estos pacientes no solo recae en la AP. Han de tener un seguimiento multiprofesional, llevado a cabo desde diferentes niveles asistenciales, y el médico de familia puede convertirse en el coordinador de todos los recursos y profesionales que puede poner al alcance del usuario (consultas monográficas de VIH, consultas monográficas de PreP, servicios de salud mental, etc.).
Hay dos recursos fundamentales donde estos pacientes deben ser valorados:
- Los centros específicos de atención a adicciones (de gestión municipal o autonómica), que reciben numerosas denominaciones (CAD, CAID, CAS, etc.), donde existen equipos multiprofesionales cada vez más formados y especializados en el manejo de este tipo de pacientes.
- ONG, destacando Apoyo Positivo (Madrid, Orense, Torremolinos, Cádiz), accesible en https://apoyopositivo.org/; ImaginaMas (Madrid), accesible en https://imaginamas.org/, o el programa ChemSex Support de Stop Sida (Barcelona), accesible en https://stopsida.org/voluntariado-chemsex-support/. Estas organizaciones disponen de servicios de asesoramiento, minimización de riesgos, asistencia psicológica y sexológica y participaciones en creación de espacios alternativos de ocio.
Selección de fuentes y bibliografía
Este artículo es una revisión no sistemática de la bibliografía que se ha desarrollado a través de los escasos ensayos clínicos que hay en nuestro medio, de trabajos descriptivos a través de encuestas realizados por diferentes ONG y organismos públicos sanitarios a nivel nacional y autonómico y de guías e informes procedentes de servicios sanitarios públicos. Estos han sido nuestros criterios de selección de fuentes.
Es importante señalar que en el chemsex hay una influencia cultural muy importante tanto en relación con el consumo (tipo de drogas y vía de administración) como en comportamientos sexuales, por lo que estudios realizados en otros contextos culturales pueden dar una información sesgada e incompleta.
Tan solo cinco referencias son internacionales. Dos de ellas por ser de los pocos metanálisis publicados internacionalmente sobre este tema, otra se trata de un descriptivo internacional europeo sobre patrones de consumo en el que se han recogido datos de varias ciudades españolas y otros dos artículos son clásicos internacionales sobre cultura queer y del grupo de personas lesbianas, gais, transgénero, bisexuales, intersexuales y con orientación sexual, identidad y expresión de género y características sexuales diversas (LGTBIQ+).