Introducción
La Organización Mundial de la Salud (OMS) define a los determinantes sociales de la salud como «Las circunstancias en que las personas nacen, crecen, viven, trabajan y envejecen, incluido el sistema de salud»1. Estos determinantes sociales pueden ser clasificados en determinantes estructurales (género, edad, etnia, contexto político y territorio), que producen una estratificación de los individuos en la sociedad e influyen sobre los determinantes intermedios (condiciones de empleo, vivienda e ingresos). Cuando las diferencias en resultados en salud entre diferentes poblaciones son injustas, socialmente producidas y evitables, las denominamos las inequidades en salud (o desigualdades sociales en salud)2.
Los individuos presentan factores de riesgo como la edad, género, factores genéticos y conductas y estilos de vida. Las personas con una situación económica precaria tienden a presentar una mayor prevalencia de hábitos como el tabaquismo, la adicción al alcohol y las drogas y la mala alimentación (menos consumo de frutas y verduras y una mayor ingesta de comida procesada) debido a las mayores barreras financieras a las que se enfrentan para la elección de un estilo de vida que promocione su salud. Asimismo, hay que tener en cuenta otros factores relacionados con el trabajo, el suministro de alimentos y el acceso a las instalaciones y servicios esenciales, puesto que las pobres condiciones de vivienda, la exposición a trabajos peligrosos y estresantes, así como el pobre acceso a los servicios crean riesgos diferenciales para las personas socialmente desprotegidas3.
A pesar de que los servicios sanitarios no son el principal determinante de la salud de la población, la existencia de una atención sanitaria adecuada supone un derecho fundamental y su acceso debería ser equitativo. Sin embargo, hay barreras de acceso, económicas, culturales y actitudinales que impiden una atención universal de calidad y favorecen la ley de cuidados inversos (dar mejor atención a quien menos la necesita). Esto evita que se actúe desde una propuesta de universalismo proporcional impidiendo que las acciones realizadas desde el sistema sanitario sean proporcionales al grado de necesidad en salud de los habitantes. Todo esto fomenta la falta de equidad del sistema4.
La EPOC es una patología respiratoria de etiología multifactorial, tratable y prevenible, que afecta a mujeres y hombres de todo el mundo y se caracteriza por la obstrucción progresiva al flujo aéreo debido al estrechamiento de las vías respiratorias. Supone un serio problema de salud pública al tener una prevalencia cercana al 11% en personas adultas mayores de 40 años y un porcentaje de infradiagnóstico superior al 75%. Constituye la cuarta causa de mortalidad en países industrializados después del cáncer, enfermedades cardíacas y cerebrovasculares5,6.
En cuanto a los factores que inciden en el desarrollo de la EPOC6, cabe destacar el hábito tabáquico como desencadenante principal; si bien no es la única causa. Entre otras posibles causas de EPOC, se encuentra la exposición laboral y ambiental a polvos, vapores y gases nocivos.
A pesar de que no tiene cura, un diagnóstico y tratamiento temprano para incentivar el abandono de tabaco y exposiciones de riesgo, así como el uso de broncodilatadores es fundamental al tratarse de una enfermedad que causa discapacidad y puede llegar a tener consecuencias económicas por las limitaciones laborales y costes de la atención médica7.
Uno de los graves problemas que tienen los pacientes con EPOC es que pueden sufrir exacerbaciones que se caracterizan por el empeoramiento de la clínica respiratoria con un consecuente impacto negativo en la calidad de vida y la productividad laboral, y un incremento de las hospitalizaciones y la morbilidad, entre lo que cabe destacar las enfermedades cardiovasculares. En España se estima que el 1-2% de las visitas a urgencias y el 10% de ingresos hospitalarios se deben a exacerbaciones de EPOC, lo cual reafirma el gran impacto en atención y costes sanitarios que esta enfermedad tiene8.
Destaca el mínimo conocimiento y la escasa mención que los protocolos y guías clínicas de EPOC hacen sobre este aspecto para ayudar a los clínicos en el manejo de estas situaciones, dada la gran influencia de los determinantes sociales sobre múltiples enfermedades crónicas.
Nuestra revisión se propone explorar minuciosamente la influencia de los determinantes sociales de la salud en la EPOC y cómo estos factores sociales inciden en su aparición y evolución. Esta investigación no solo aspira a resaltar la conexión intrínseca entre los determinantes sociales y la EPOC, sino también a ofrecer una perspectiva más comprensiva y enriquecedora sobre la intrincada interrelación entre la salud pulmonar y los contextos sociales.
Material y métodos
Se llevó a cabo una revisión exploratoria (scoping review) a través de dos búsquedas bibliográficas en Pubmed usando los términos MeSH que aparecen en la tabla 1. Como material suplementario, se incluye una Check List PRISMA (anexo 1).
Los criterios de inclusión fueron el límite temporal de 10 años y el idioma inglés y español. Se revisaron las publicaciones entre 2013 y 2023 que relacionasen tanto de forma cualitativa como cuantitativa la prevalencia y la mortalidad de la EPOC con los determinantes socioeconómicos. Por lo tanto, se excluyeron todos los artículos publicados en una fecha anterior a la establecida, en otros idiomas diferentes al inglés y al español y no tuviesen relación con el tema estudiado.
Inicialmente, se seleccionaron tras la lectura de su título y resumen los artículos que relacionaban la influencia de los determinantes sociales de la salud o factores socioeconómicos con la epidemiologia o la mortalidad por EPOC:
- La primera búsqueda incluyó las palabras claves: «determinantes sociales de la salud», «factores socioeconómicos» y «EPOC» con el subheading «epidemiología»: (("Socioeconomic Factors"[Mesh]) OR "Social Determinants of Health"[Mesh]) AND "Pulmonary Disease, Chronic Obstructive/epidemiology"[Mesh]. La búsqueda arrojó 336 artículos, de los cuales, inicialmente, se seleccionaron 42.
- La segunda búsqueda incluyó las palabras claves: «determinantes sociales de la salud», «factores socioeconómicos» y «EPOC» con el subheading «mortalidad»: (("Socioeconomic Factors"[Mesh]) OR "Social Determinants of Health"[Mesh]) AND "Pulmonary Disease, Chronic Obstructive/mortality"[Mesh]. La búsqueda arrojó 56 artículos, de los cuales, inicialmente, se seleccionaron 19.
Resultados
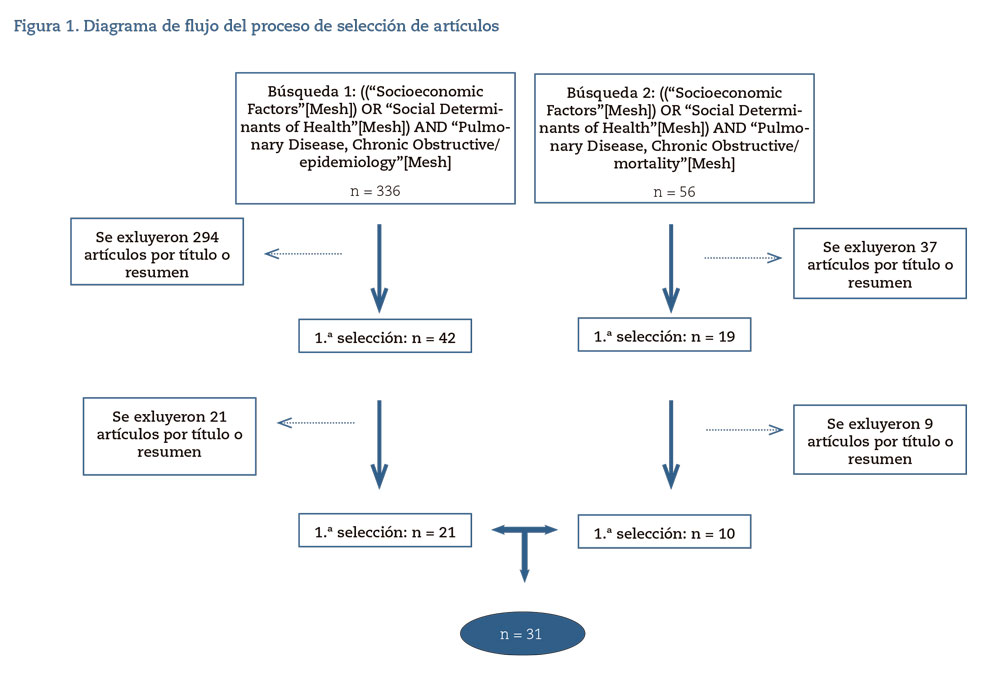
1. Proceso de búsqueda y selección de artículos
En la figura 1 se refleja el proceso de búsqueda y selección de artículos para su estudio y análisis. Tras una primera selección, se escogieron 61 artículos. Estas publicaciones se analizaron con mayor profundidad leyendo de nuevo el resumen y, en caso necesario, el artículo; de manera que, tras una segunda elección, se descartaron 30 artículos que no fueron relevantes, y nos quedamos con 31 estudios.En primer lugar, se descartaron los artículos cuyo título no tenía relación con el tema sobre el que queríamos trabajar o cuyo resumen no resultaba apropiado a nuestra pregunta de investigación. A continuación, se hizo una segunda revisión, más profunda, de los artículos seleccionados, leyendo de nuevo el resumen y, en caso de duda, el artículo hasta seleccionar los 31 artículos finales.
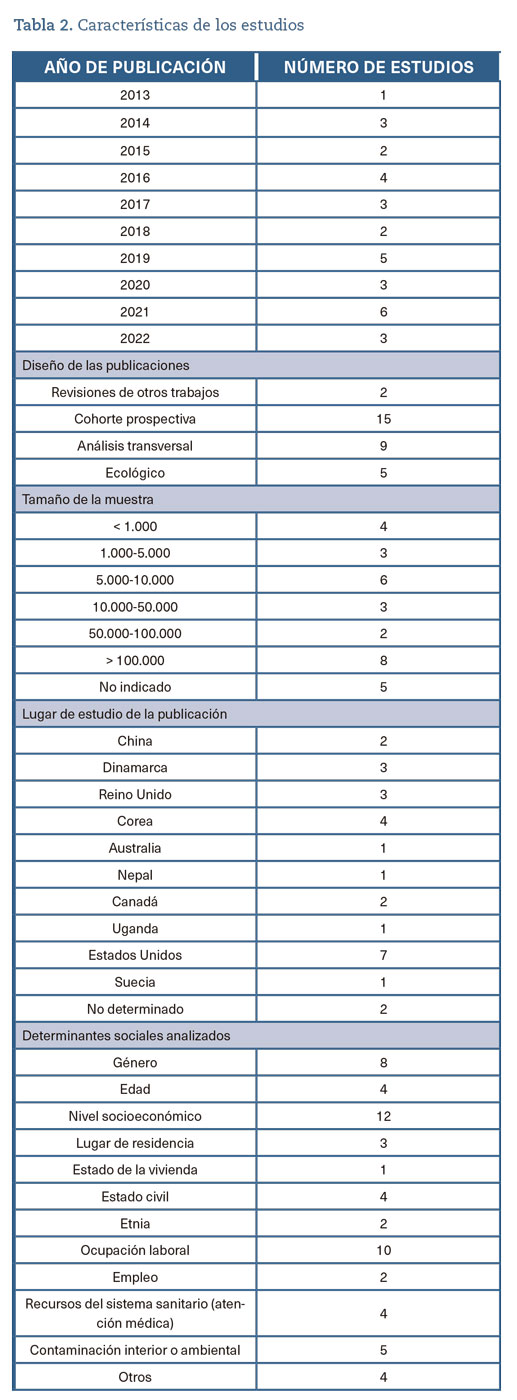
2. Características de los estudios
En la tabla 2 se muestra el número de estudios empleados según año de publicación, tipo de diseño, tamaño muestral, lugar de estudio, así como determinantes sociales analizados.
3. Principales hallazgos
En la tabla 3 se detallan los principales hallazgos de las 31 publicaciones analizadas, evidenciando la relación entre los determinantes sociales de la salud y su impacto en la prevalencia y riesgo de EPOC, así como en la mortalidad.
Aunque los factores biológicos influyen en la EPOC, la prevalencia se ve fuertemente afectada por factores socioeconómicos y ambientales. Individuos con estatus social bajo presentan mayor prevalencia de tabaquismo, aumentando su vulnerabilidad a la EPOC. La exposición pasiva a contaminantes (calefacciones y humos de cocina) en entornos domésticos, ligada a ingresos precarios, se revela como un contribuyente clave. La ocupación en sectores específicos como la agricultura y las condiciones laborales son significativas debido a la vulnerabilidad ante sustancias tóxicas. La residencia en áreas rurales o entornos urbanos con alta contaminación, especialmente en comunidades desfavorecidas, se asocia con la EPOC. La falta de acceso a servicios sanitarios y prevención, agravada por disparidades socioeconómicas, contribuye al aumento de la carga de enfermedad y la prevalencia de la EPOC y mortalidad en estas poblaciones.
Discusión
A pesar de la repercusión que los factores biológicos o genéticos pueden tener sobre la EPOC, su prevalencia está también influenciada por factores sociales, económicos y ambientales. Las personas que pertenecen a estatus sociales bajos suelen tener estilos y condiciones de vida peores, así como mayor prevalencia de tabaquismo, lo que aumenta su riesgo de desarrollar EPOC y repercute en un mayor número de reingresos hospitalarios e incremento de las tasas de mortalidad debido a la restricción espirométrica y dificultad para respirar que ello conlleva9-16.
La EPOC resulta ser más prevalente en el sexo masculino, lo cual puede deberse a diferencias biológicas, pero también a la diferencia de patrones comportamentales entre ambos géneros. Entre los hombres se encuentran tasas más altas de hábito tabáquico que entre las mujeres; además, se dedican con mayor frecuencia a ocupaciones agrícolas, de construcción o industriales, que suponen un mayor grado de exposición a contaminantes ambientales. Por ejemplo, en China, fumar cigarrillos sigue siendo cardinalmente un comportamiento masculino14; representando un 74% de la población fumadora. Sin embargo, existe controversia en algunos estudios sobre si la prevalencia de la enfermedad es mayor en mujeres, lo cual podría explicarse por la mayor susceptibilidad al humo del tabaco, cambios hormonales relacionados con los niveles de estrógenos que pueden intervenir en la respuesta inflamatoria y función pulmonar o dedicación de la mujer a las tareas del hogar y uso de combustibles para cocinar o calentar sus viviendas13.
En cuanto a la edad, el incremento de esta se asoció a mayor riesgo de EPOC, dado que los individuos más añosos han tenido mayor tiempo de exposición a sustancias irritantes que pueden contribuir a desencadenar la enfermedad. En concreto, el estudio de Leem et al10 analizó que existía cuatro veces más de incidencia de EPOC con un aumento de 10 años.
Uno de los determinantes sociales de la salud que más que se ha investigado y analizado en estos estudios es el nivel socioeconómico10,11,13,14,17-20,21-24. Tener estudios académicos por debajo de la educación secundaria10,11,13,14,16,17 supuso un 44,9% más de riesgo de padecer EPOC e incidió en el uso de atención sanitaria, falta de adherencia terapéutica23 y empeoramiento de la enfermedad al existir mayor riesgo de exacerbaciones y hospitalizaciones con respecto a las personas que tenían estudios educativos superiores. Al igual que ocurre con los niveles educativos, hubo una relación inversamente proporcional, tanto en prevalencia como en mortalidad, con los ingresos económicos percibidos10,11,14-16,19,20,24,25. Sin embargo, existen otros determinantes sociales que también han resultado cruciales estudiar y comprender en relación con la EPOC.
Algunos estudios se han enfocado en observar y comparar el impacto que el uso de combustibles9,15,26 en los hogares y la ocupación laboral12,24,27-34, en ciertos oficios (minería, agricultura, construcción, reparadores, acerías…) tienen en personas no fumadoras, teniendo en cuenta el efecto del tabaquismo en fumadores o exfumadores. Se estima que aproximadamente el 15% de los casos de EPOC son atribuibles a exposiciones ocupacionales27,30 y representan cerca del 30% de casos entre los que nunca han fumado. Los bajos niveles de formación educativa pueden influir en la dedicación a trabajos con mayor exposición de sustancias contaminantes y condiciones laborales más desfavorables27,30.
Entre estas ocupaciones, cabe destacar la agricultura como un oficio que favorece de forma importante la presencia de EPOC, probablemente debido a la exposición potencial a polvos orgánicos e inorgánicos, pesticidas, herbicidas y gases de escape diésel28,34.
Otros sectores que muestran relación con la EPOC, debido a la exposición a polvos, disolventes, minerales (carbón, sílice), metales (vanadio, cadmio) y humos de soldadura y riesgo de mala ventilación de los entornos de trabajo, son procesadores de plástico, operadores de papel/maderas, escultores/pintores y apiladores de almacenes, entre los que también se han demostrado un incremento de muertes28,34 con relación a la exposición.
Existió un incremento de EPOC con repercusión en la eficacia laboral e incremento de muertes con respecto a las esperadas (tasa de mortalidad proporcional [PMR > 1]) en las personas que trabajaban en ocupaciones consideradas como «cuello azul» (agricultores, pesca, procesadores de plásticos, embarcaciones, acerías y laminación, entre otros)37, mayormente desempeñadas por la población masculina, ya fuese fumadora o nunca fumadora, y entre habitantes que residían en el ámbito rural. Las ocupaciones de «cuello blanco» (ejecutivos, administrativos…) presentaron una odds ratio (OR) = 0,6 y son consideradas como trabajos con bajo riesgo de exposición y, por consiguiente, protectores de la enfermedad14,17,27,28,31,33,34.
Entre los no fumadores, también se observa un mayor número de casos de EPOC como consecuencia de la contaminación en ámbitos interiores causada por el uso de combustibles de biomasa13,15,17,26 que se utiliza en todo el mundo, especialmente en las poblaciones de bajos recursos, para cocinar, calentar y satisfacer otras necesidades domésticas. Estas responsabilidades suelen recaer principalmente en las mujeres, aunque se ha demostrado que el estado civil, específicamente ser hombre soltero, viudo o divorciado, se asocia con un mayor riesgo de EPOC al tener que realizar las tareas domésticas ellos mismos en vez de su pareja o cónyuge9.
Además, el lugar de residencia de los individuos15,33,35 es otro determinante social que se ha estudiado debido a que vivir en zonas rurales puede implicar un mayor aislamiento de los habitantes, dedicación a tareas en el campo y oficios manuales con una exposición más intensa a sustancias contaminantes derivadas de dichos oficios que la que se da en las zonas urbanas. Las condiciones de la vivienda24 también tienen un impacto sobre la enfermedad, ya que pueden ser indicadores de menores ingresos económicos y peores condiciones de ventilación. La carencia y falta de acceso a recursos, así como el aislamiento de poblaciones desfavorecidas, segregadas o con analfabetismo (medido por el IMD Score22 o índice de aislamiento21) se asoció a peor supervivencia de la EPOC y menor calidad de vida de los habitantes36.
Las desigualdades socioeconómicas, así como las barreras comunicativas pueden limitar la capacidad de los individuos para adquirir medicamentos o para comprender la importancia de su uso, adopción de conductas saludables y reconocer síntomas de alerta, lo cual incrementaría las complicaciones, hospitalizaciones por agravamiento y, en definitiva, la mortalidad de la enfermedad. En Corea del Sur, aunque el sistema de salud cubre la mayor parte de la atención médica esencial que su ciudadanía precisa, las personas tienen que pagar parte de los medicamentos25, por lo que la pertenencia a estratos socioeconómicos inferiores puede contribuir a un 61-84% de mala adherencia terapéutica o limitación de adquisición de mejores terapias farmacológicas motivada por las disparidades sociales23.
Las enfermedades, los problemas económicos, el desempleo y los conflictos familiares y laborales desencadenan situaciones de estrés psicosocial38 que pueden tener un impacto significativo en el sistema inmunitario debilitando la resistencia a infecciones y a agentes dañinos en las vías respiratorias con una respuesta inflamatoria exacerbada, lo que podría influir en el desarrollo y curso de la EPOC. Además, dicho estrés puede favorecer comportamientos perjudiciales como el tabaquismo, que aumenta el riesgo de la enfermedad.
La presencia de factores psicosociales38 incrementaba el riesgo de hospitalización y muerte, existiendo el doble de riesgo con la presencia de más de tres problemas psicosociales y en el sexo femenino (hazard ratio [HR] = 2,1), en comparación con los hombres que, ante el mismo número de problemas, presentaron un riesgo menor (HR = 1,76).
Del mismo modo, las condiciones de vida precarias de algunos países como la India o Nepal repercuten indirectamente en mayores cargas de enfermedad debido a la dificultad de acceso a atención sanitaria y barreras al conocimiento de síntomas de alarma y prevención39.
Una de las fortalezas encontradas en esta revisión es que la mayoría de los estudios tienen un tamaño muestral grande, lo que favorece que los resultados hallados sean significativos. Asimismo, los estudios proceden de países o estados de cinco continentes, lo cual aumenta su validez externa y mejora el conocimiento de los determinantes sociales que influyen mayormente sobre la EPOC en cada uno de ellos.
La búsqueda de artículos en español e inglés ha podido dejar fuera estudios interesantes sobre la EPOC que estuviesen en otros idiomas. Asimismo, han podido existir publicaciones posteriores a la fecha de selección de los artículos que hubiesen podido enriquecer el tema estudiado.
Una limitación importante es que el sistema sanitario y el acceso a recursos médicos difieren entre los distintos países, lo cual produce desigualdades sociales y hace necesario que existan más estudios para conocer la influencia de este determinante en la prevalencia y el pronóstico de la EPOC, además del resto de condiciones de vida y exposición a factores de riesgo.
Otra de las limitaciones que cabe señalar es que ha habido estudios en los que los datos de diagnóstico de EPOC han sido autoinformados por los propios participantes que se han incluido en el estudio y ello podría haber producido sesgos de selección al no haber datos espirométricos o registros médicos validados que confirmasen la presencia de la patología así como diferentes definiciones de lo que se considera ser «paciente EPOC» que podrían, junto con la posible existencia de infradiagnóstico de casos leves de EPOC por falta de realización de pruebas de función pulmonar o de acceso a formularios, subestimar o sobreestimar la prevalencia real de la enfermedad. En algunos estudios sobre la ocupación laboral, se desconoce realmente si la asociación con la EPOC se debe a la última ocupación señalada por el participante o a ocupaciones anteriores, así como si durante el período de realización del seguimiento y estudio ha habido cambios laborales que han podido ser los verdaderamente causantes de la enfermedad o si ha habido participantes que, al estar desempleados, han sido excluidos de la muestra.
Asimismo, todas las búsquedas bibliográficas se han hecho usando únicamente la base de datos Pubmed, lo cual ha podido suponer una limitación al dejarse fuera otras publicaciones relevantes procedentes de otras bases de datos.
Conclusiones
La EPOC es una enfermedad que cobra gran importancia en nuestros días dada su elevada prevalencia y mortalidad como consecuencia del papel fundamental que ejercen los determinantes sociales de la salud sobre su desarrollo y manejo.
Los bajos niveles socioeconómicos y la dedicación a trabajos manuales han tenido un fuerte impacto sobre la prevalencia e incrementos de mortalidad por EPOC. Asimismo, estas circunstancias han influido en las dificultades de acceso a la atención médica, diagnóstico precoz, información y conocimiento sobre la enfermedad, así como a la adopción de estilos de vida deficientes como el hábito tabáquico, uno de los riesgos principales de EPOC y gran reto para la salud pública, dados los efectos nocivos que el humo del tabaco produce sobre la vía aérea.
Se trata de una patología diagnosticada y seguida por los médicos de Atención Primaria en sus consultas, por lo que resulta primordial conocer los mecanismos que intervienen de forma directa e indirecta sobre ella para poder adoptar políticas generales de actuación que aborden no solo los factores biológicos y clínicos de la EPOC, sino que actúen de forma integral sobre los determinantes sociales, así como actuar colectivamente como comunidad para contribuir a la creación de una sociedad más equitativa en la que las desigualdades sociales no influyan de forma tan directa sobre la prevalencia, inequidad en el acceso a la atención sanitaria y pronóstico de las enfermedades de determinados grupos poblacionales.
Financiación
La presente publicación ha sido llevada a cabo sin respaldo financiero externo. Es importante subrayar que la ausencia de financiación externa no ha mermado la calidad ni la integridad de este trabajo, y su realización se ha sostenido exclusivamente a través de recursos internos.
Conflicto de intereses
Este manuscrito es original y exclusivo para la Revista Clínica de Medicina de Familia y no ha sido publicado antes en ninguna otra revista o medio. Además, no ha sido sometido simultáneamente a revisión en ninguna otra publicación ni hay conflicto de intereses por ninguna de ambas partes.



_1707921457.jpg)
_1707921484.jpg)
_1707921535.jpg)
_1708084872.jpg)
