Introducción
La lesión mecánica o irritativa del nervio auriculotemporal (NAT) que da lugar a sudoración, eritema y calor local cuando se desencadena el arco reflejo salival constituye el denominado síndrome de Frey1,2.
Fisiopatológicamente se establece como resultado de una regeneración anómala de las fibras vegetativas simpáticas y parasimpáticas en su zona infratemporal medial y parotídea. Otra teoría baraja la denervación autónoma por hipersensibilidad a la noradrenalina y acetilcolina anterior a la reinervación ulterior1.
El NTA procede de la tercera raíz del nervio trigémino, da varias ramas a la articulación temporomandibular, atraviesa la parótida, asciende al conducto auditivo externo y se ramifica en la región temporal1,2.
La distribución anatómica es la responsable de variaciones en el modo de presentación. Se presenta aquí el caso de una paciente con antecedente de cirugía de parótida de hacía más de una década, que relata una fuerte sensación de salida de líquido por el oído con la masticación, lo que obligó a efectuar diagnóstico diferencial con fístulas de distintos contenidos, hasta observar el calor y eritema localizados en la prueba de provocación con alimentos sialagogos.
Caso clínico
Mujer de 74 años que consulta por emanación de líquido por el oído izquierdo, a modo de «crema», desde hace unos 2 meses, sincrónico a la masticación de cualquier alimento, con desaparición espontánea a los pocos minutos.
Entre sus antecedentes personales, destaca hipercolesterolemia, intervenida de hernia discal lumbar y parotidectomía izquierda hace 12 años por adenoma pleomorfo superficial de glándula parótida izquierda, y recientemente de mucocele en labio inferior, sin alergias medicamentosas.
En tratamiento habitual con rosuvastatina 15 mg/24 horas y zolpidem 10 mg/24 horas.
La exploración física muestra una cicatriz de parotidectomía y depresión retroangulomandibular izquierda. En la otoscopia se aprecian membranas timpánicas íntegras y normoventiladas, con zona puntiforme pelúcida íntegra en oído izquierdo.
El diagnóstico diferencial se efectúa entre fístula ótica con salida de líquido cefalorraquídeo, fístula salivar o reacción dermoepidérmica.
Ante una primera sospecha de fístula ótica se deriva a otorrinolaringología, que informa mínima caída neurosensorial bilateral en tonos graves en audiometría y otoscopia normal.
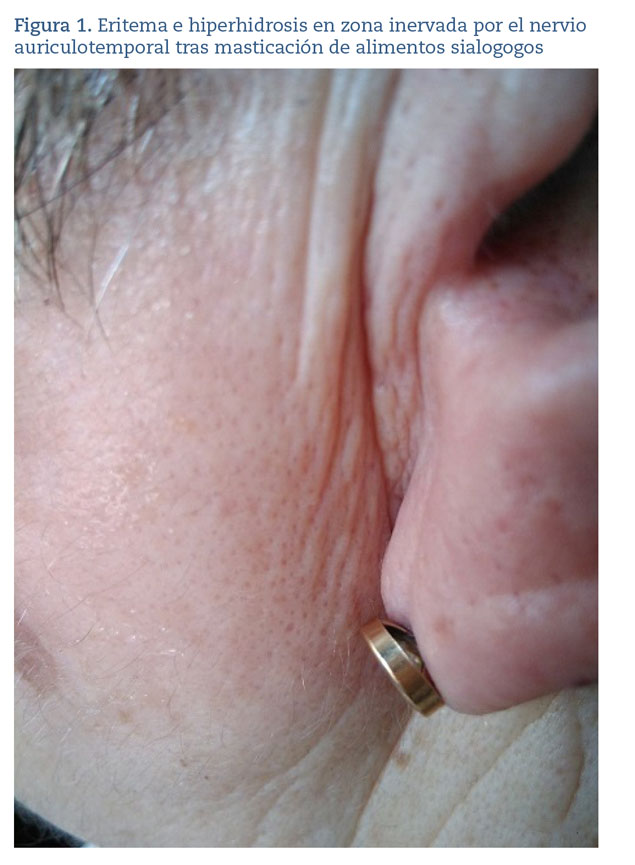
De nuevo en consulta, se efectúa prueba de provocación con alimentos sialagogos (cítricos y frutos secos) y se comprueba eritema facial preauricular con secreción perlada superficial a los pocos minutos (figura 1).
En el servicio de maxilofacial, y para seguimiento de exéresis de mucocele, se indica la posible coexistencia de síndrome de Frey tardío.
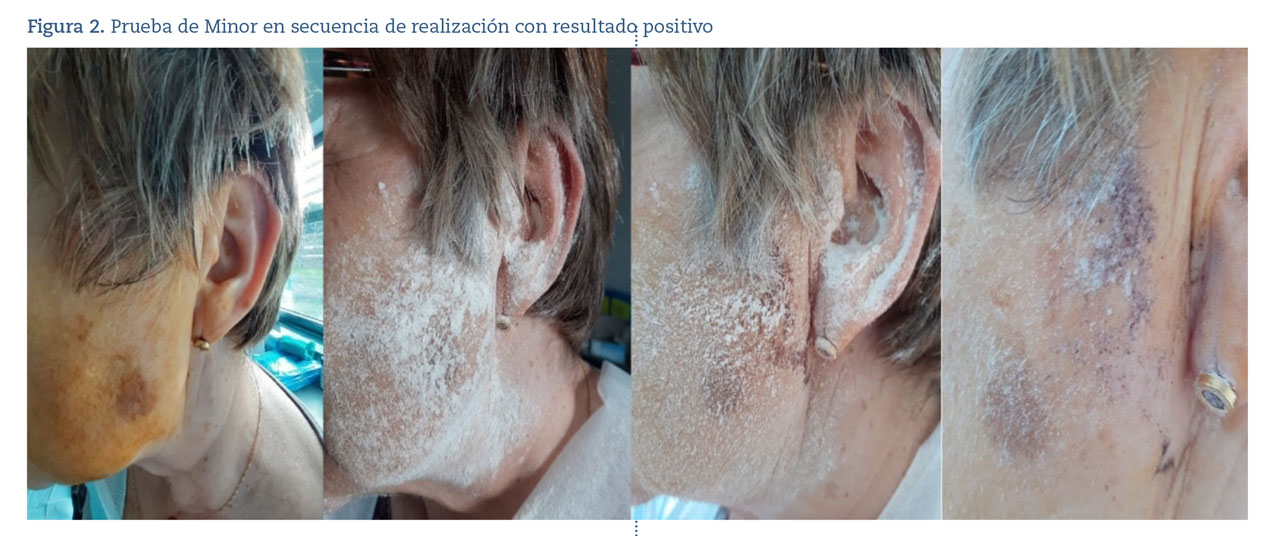
Ya en nuestra consulta, se decide hacer la prueba de Minor, que consiste en tintar la zona con solución yodada y, tras secado, impregnar con almidón. Tras la estimulación salivar con alimentos, afloró zona color marrón-violeta tiñendo de modo localizado la superficie afectada por la sudoración generada, confirmándose el diagnóstico (figura 2). La paciente queda tranquilizada por la benignidad del proceso, que, por el momento, no requiere ningún tipo de tratamiento.
En 1923 la neuróloga polaca Lucie Frey describió un cuadro de eritema, calor e hiperhidrosis preauricular tras masticación o estimulación salival (y excepcionalmente estimulación táctil) en el área de distribución cutánea del NAT, con variaciones según distribución anatómica del mismo. También puede incluir neuralgia, hiperestesia, calor y prurito. Se observa a los 10-12 meses tras parotidectomía en el 50-60% de los casos, con distintos grados de gravedad. Aunque están descritos casos tanto a las pocas semanas como tras 17 años de la misma, es rara su presentación tras más de una década (como el caso que nos ocupa)3-5. Otras etiologías incluyen traumatismo, infecciones, fractura de la articulación temporomandibular, tumor o cirugía de parótida, que impliquen el NAT, y en la infancia incluso de modo idiopático. También se ha descrito el síndrome de Frey en casos de neuropatía diabética y tumores del sistema nervioso central, así como en procesos inflamatorios adyacentes, como otitis externa recurrente1. Excepcionalmente, cursa de forma bilateral. Se ha atribuido al uso de fórceps durante el parto, y durante la niñez no es infrecuente confundirlo con una reacción alérgica cuando coincide con la introducción de nuevos alimentos5-6.
Mientras que en personas adultas el síntoma fundamental es el sudor, en la población infantil es el eritema, y únicamente requiere mantener una actitud expectante, ya que suele desaparecer por sí mismo7.
El mecanismo implicado es una sincinesia por reinervación colinérgica cruzada anómala de las fibras parasimpáticas posganglionares de la parótida con los receptores simpáticos de las glándulas sudoríparas y los vasos sanguíneos cutáneos de región temporal y preauricular (NAT)3,4.
La hiperhidrosis se constata con la prueba validada de Minor, arriba referenciada1,3,4.
Se han ensayado distintas técnicas quirúrgicas para prevenir el síndrome de Frey con objeto de bloquear la anastomosis sincinética posganglionar de fibras simpáticas y parasimpáticas, como aumentar el grosor del colgajo de la piel para crear una barrera entre la parótida seccionada y el tejido subcutáneo, aunque con diferentes resultados3,4,8.
Para disminuir la sintomatología postoperatoria, la técnica médica más utilizada es la inyección intradérmica de toxina botulínica A, que suele requerir repetición seriada en meses. Otros tratamientos incluyen antitranspirantes tópicos, anticolinérgicos o escopolamina1.
El tratamiento quirúrgico exclusivamente se reserva para casos graves y refractarios, ya que los resultados son muy limitados3-8.
Conclusiones
La hiperhidrosis en zona preauricular y temporal puede ser consecuencia de la lesión del NAT en el pasado, por ejemplo, tras parotidectomía, lo que constituye el denominado síndrome de Frey.
En la población infantil condiciona fundamentalmente un eritema en la zona, y puede confundirse con un cuadro de alergia alimentaria.
Existe una prueba validada, la prueba de Minor, que permite confirmar el diagnóstico tintando con solución de yodo y almidón la región afectada.
Se trata de un cuadro benigno, por lo que la actitud a tomar es expectante. Algunos casos requieren aplicación de toxina botulínica A. Otros tipos de tratamientos se reservan para los casos graves y/o refractarios.
Siendo una patología esperable en el ámbito posquirúrgico inmediato de la patología maxilofacial, es de muy baja prevalencia en Atención Primaria y más tras haber transcurrido un gran período de tiempo que abarca años.
Debemos evitar subestimar este síndrome ante la emanación anómala de fluidos en la superficie de la cara.
Agradecimientos
Se obtuvo el consentimiento escrito del paciente para la publicación del manuscrito.