Introducción
La enfermedad de Graves Basedow es una enfermedad autoinmune producida por la síntesis y la secreción elevada de hormona tiroidea que ocasiona un hipertiroidismo clínico al paciente. La causa más frecuente del hipertiroidismo en áreas no bociógenas es la enfermedad de Graves Basedow, que ocasiona el 85% de los hipertiroidismos. Es más común en el sexo femenino y en la franja de edad comprendida entre los 20 y los 40 años1. Normalmente, como veremos, esta enfermedad presenta un curso muy favorable con tratamiento por vía oral. En muy pocos casos, es preciso el tratamiento quirúrgico2.
Caso clínico
Mujer de 29 años, fumadora de 15 cigarrillos al día y con enfermedad de Graves-Basedow con hipertiroidismo y oftalmopatía moderada de años de evolución, que precisó tratamiento antitiroideo con tiamazol. Presentó en revisión reciente rutinaria de su proceso una ecografía tiroidea donde se objetivaba glándula aumentada de tamaño (lóbulo derecho 22 x 55 mm y lóbulo izquierdo 22 x 43 mm), con patrón de vascularización aumentado y pequeñas adenopatías laterocervicales bilaterales milimétricas, junto con hormona estimulante de la tiroides (TSH) disminuida (0,037 U/ml) y T3 y T4 libres dentro de la normalidad. Ante la ausencia de mejoría funcional y clínica de la paciente con el tratamiento conservador antes descrito, se decidió hacer tiroidectomía total, que cursó con un postoperatorio inmediato muy favorable.
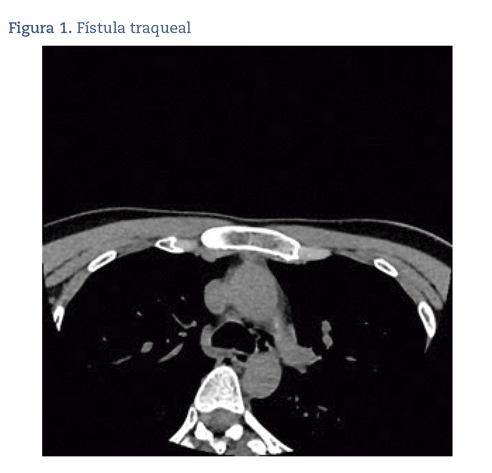
Un mes después de la intervención, la paciente acudió a nuestra consulta del centro de salud refiriendo episodios de disfagia y sensación de fatiga al hablar, así como disfonía, de 3 días de evolución. Tras la anamnesis, en la exploración se objetivó a la palpación una colección indurada cervical anterior a nivel de la cicatriz de la tiroidectomía, con dudosa crepitación, por lo que se decidió derivar a la paciente al servicio de urgencias hospitalarias para completar el estudio. El servicio de otorrinolaringología hizo una nasofibroscopia y se constató la ausencia de alteraciones significativas y una ligera leucocitosis en la analítica. Consultado el caso con el cirujano de guardia, se decidió hacer drenaje de la colección mediante punción aspiración, con lo que se consiguió una leve mejoría de la sintomatología y la paciente fue dada de alta. Unos días más tarde, y ante la persistencia de la sintomatología, se hizo una tomografía computarizada (TC) de cuello sin contraste intravenoso, donde se evidenció abundante gas en el lecho quirúrgico, así como un adelgazamiento focal en la cara anterolateral izquierda traqueal (figura 1). Ante el diagnóstico de sospecha de fístula traqueal posquirúrgica, se decidió dejar ingresada a la paciente a cargo del servicio de cirugía torácica y se instauró antibioterapia empírica intravenosa, a la espera del diagnóstico definitivo. Se le practicó una videobroncoscopia, donde se apreció un defecto de pared en la tráquea a nivel de la región anterior izquierda, de unos 2 mm, a 1,5 cm de las cuerdas vocales. Seis días después, se intervino quirúrgicamente y se logró la reparación del orificio traqueal mediante contención con parche muscular. Tras la reparación del defecto, la paciente presentó una adecuada evolución clínica. En la radiografía de tórax de control se descartó la presencia de aire en la región cervical. Ante la ausencia de enfisema subcutáneo cervical, y dada la estabilidad de la paciente, se decidió darle alta el primer día postoperatorio, pautándose antibioterapia y un drenaje de redón.
En las revisiones sucesivas se constató que la paciente evolucionaba satisfactoriamente de su complicación traqueal y que en la actualidad hacía una vida normal.
Discusión
En la enfermedad de Graves Basedow es típica la tríada clásica que cursa con bocio difuso (97%), oftalmopatía infiltrativa (25-50%) y dermopatía (mixedema pretibial) (1-5%). Estas manifestaciones pocas veces se presentan unidas, y tienden a evolucionar de manera independiente entre sí1.
El diagnóstico básicamente consiste en la sospecha clínica del cuadro, así como en la determinación analítica de hormonas tiroideas y anticuerpos antitiroideos, que se encuentran aumentados2. Las técnicas de imagen no se utilizan en primera instancia para su diagnóstico3.
En casos de poca expresividad clínica, debe hacerse el diagnóstico diferencial con cuadros de ansiedad, taquicardia paroxística, síndrome de mala absorción, miopatías, carcinomas ocultos, feocromocitoma, etc.4,5.
La estrategia de tratamiento en la enfermedad de Graves requiere, en primer lugar, la recuperación del estado eutiroideo mediante terapia antitiroidea5. En la actualidad, existen básicamente tres tipos de tratamiento para conseguir dicho estado eutiroideo:
- Fármacos antitiroideos, entre los que cabría destacar las tioureas como el propiltiouracilo y el tiamazol6.
- Yodo radiactivo, fundamentalmente cuando fracasa el tratamiento antitiroideo o la cirugía7.
- Cirugía, consistente en tiroidectomía total o subtotal. Está especialmente indicada cuando fracasa el tratamiento con antitiroideos y en caso de bocio de gran tamaño, sospecha de malignidad, empeoramiento de la oftalmopatía y embarazadas alérgicas a antitiroideos. Las complicaciones más frecuentes, que se dan en menos del 4% de los casos, son la disfonía por afectación del nervio recurrente, hipoparatiroidismo y hemorragia8.
Conviene destacar que la perforación traqueal tras tiroidectomía es una complicación extremadamente rara (0,06%). Existen factores de riesgo predisponentes que aumentan la probabilidad de tener esta complicación, como son el género femenino, la intubación prolongada, el bocio nodular tóxico y los episodios de tos persistente postoperatoria. Suele aparecer en las primeras 2 semanas tras la intervención9. Su diagnóstico requiere de una alta sospecha clínica, precisa una confirmación radiológica y su tratamiento va a depender de la estabilidad respiratoria del paciente, de la presencia o ausencia de signos de infección y de los hallazgos de la exploración quirúrgica10.
Dado que se trata de una complicación potencialmente grave y mortal, desde Atención Primaria debemos ser ávidos en su diagnóstico de sospecha para conseguir un óptimo y precoz tratamiento desde nuestro nivel asistencial (conservador en casos de fístulas pequeñas sin compromiso respiratorio, antibioterapia en casos de signos de infección de la zona y evolución del cuadro) y nivel hospitalario (mala evolución del proceso clínico y casos que precisen tratamiento quirúrgico, fundamentalmente)9,10. Por ello, consideramos muy interesante la publicación de este artículo, ya que, de una adecuada y óptima coordinación entre Atención Primaria y hospitalaria, se puede conseguir mitigar en gran parte las posibles consecuencias fatales de la complicación descrita.
Agradecimientos
Se obtuvo el consentimiento escrito de la paciente para la publicación de este artículo.