Introducción
Desde diciembre de 2019, un nuevo coronavirus (SARS-CoV-2) se ha extendido por todo el mundo, generando una pandemia que actualmente afecta a 512 millones de personas y ha causado más de 6 millones de fallecimientos1. La COVID-19 presenta un amplio espectro de síntomas, hasta el 45% de las infecciones cursan de forma asintomática y con gran variedad en cuanto a la gravedad2.
Tras la infección aguda, se ha descrito la persistencia de algunos síntomas, conocido como estado post-COVID-193. Estudios recientes sitúan la prevalencia del estado post-COVID-19 en el 10% de la población afectada. Sin embargo, esta prevalencia ha sido estimada con criterios de medida heterogéneos. Mayoritariamente, esos criterios incluyen pacientes del ámbito hospitalario con neumonía bilateral e ingreso en la unidad de cuidados intensivos (UCI)4. Esto complica la comparación de estudios y dificulta su extrapolación a nivel poblacional.
La Atención Primaria, por sus características de longitudinalidad, continuidad y atención de la mayoría de la población es el marco idóneo para estudiar la verdadera prevalencia del estado post-COVID-19.
Nuestro objetivo principal es estimar la prevalencia del estado post-COVID-19 a los 6 y 12 meses en una cohorte poblacional, así como estudiar el impacto que tiene la infección en la calidad de vida de los pacientes.
Material y métodos
Se hizo un estudio observacional longitudinal y ambispectivo en el Centro de Atención Primaria (CAP) La Marina, en Barcelona ciudad. Se incluyeron 143 pacientes de entre 18 y 65 años, con infección SARS-CoV-2 confirmada por la prueba de reacción en cadena de la polimerasa (PCR), serología con anticuerpos inmunoglobulina G (IgG) y/o inmunoglobulina M (IgM) o test rápido de antígenos (TAR), diagnosticados entre el 1 de julio y el 31 de diciembre de 2020. Se excluyeron pacientes en situación de traslado en el seguimiento o con dificultades serias de comunicación.
Se recogieron, de forma retrospectiva y mediante la historia clínica compartida, los datos del paciente en el momento del diagnóstico (síntomas, gravedad de síntomas y duración de los mismo). De forma prospectiva se hizo un seguimiento de 12 meses de duración para evaluar su evolución.
La variable principal fueron los síntomas y signos de la enfermedad que persistían desde el inicio de la infección tras 6 y 12 meses. Se seleccionaron para el estudio los síntomas más prevalentes: tos, producción de esputo, síntomas nasales, disnea, edemas, odinofagia, diarrea, alteraciones cutáneas, anosmia, ageusia, mialgias o artralgias, fatiga, cefalea, palpitaciones, dolor torácico, trastorno del ritmo del sueño, ansiedad, pérdida de memoria, pérdida de concentración, vértigo o inestabilidad. Las variables secundarias fueron los parámetros demográficos, ámbito de atención, gravedad de la infección, percepción de salud tras la infección (escala validada EQ-5D-5L), recuperación de estado de salud previo y tratamiento con psicofármacos. Todas ellas se recogieron en dos entrevistas telefónicas realizadas por el mismo investigador, una a los 6 meses y otra tras 12 meses, y se completaron mediante la historia clínica compartida de Cataluña (HC3). Se consideró estado post-COVID-19 si el paciente a los 12 meses no había recuperado su estado de salud basal.
Se define estado-post-COVID-19 la persistencia de síntomas y signos que persisten en el tiempo (al menos 2 meses) tras la infección, y no pueden ser atribuidos a un diagnóstico alternativo.
La asociación entre las variables cualitativas se analizó con la prueba chi cuadrado, mientras que para analizar la asociación entre las variables cuantitativas se utilizó la T de Student, utilizando las pruebas correspondientes si no se cumplían sus condiciones de aplicación. Se consideró un resultado estadísticamente significativo un p-valor <0,05. Se utilizó el programa IBM SPSS Statistics (versión 23).
Se calculó el tamaño muestral con la calculadora GRANMO (Institut Municipal d’Investigació Mèdica, Barcelona) a partir de una estimación de la proporción de la población de 0,1, una precisión de la estimación del 0,05 y un porcentaje de pérdidas del 20%. Los pacientes se seleccionaron de forma aleatoria a partir de todos aquellos que fueron diagnosticados en el período de estudio.
El estudio fue aprobado por el Comité Ético de Investigación de la IDIAP Jordi Gol (21/003-PCV), cumpliendo con la declaración de Helsinki y legislación vigente. Se solicitó el consentimiento informado a todos los pacientes.
Resultados
De los 143 pacientes, un total de 116 completaron el seguimiento. La media de edad fue de 43,6 años (58,6% varones). El 48,0% presentó al menos una comorbilidad, siendo las más frecuentes el tabaquismo activo (13,7%), ansiedad (13,7%), asma (8,6%), depresión (6%), insomnio (6%) y patología tiroidea (5,2%).
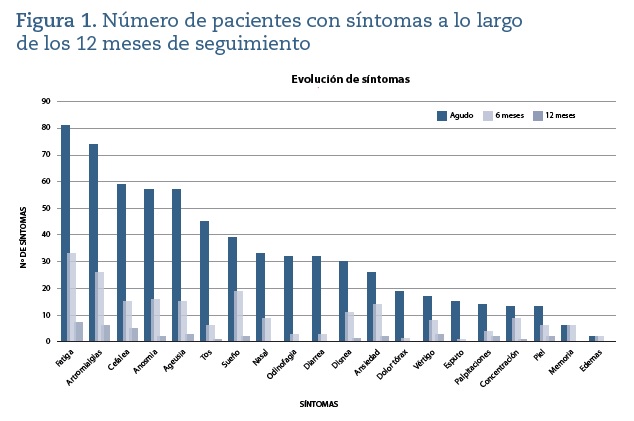
El 12,1% de los pacientes fueron asintomáticos. Del resto de pacientes, el 95,7% presentó infección leve, el 3,4% infección moderada y un único paciente infección grave con ingreso en la UCI. El síntoma agudo más frecuente fue la fatiga (69,8%), seguido por artromialgias (63,8%), anosmia (49,1%) y ageusia (49,1%).
La evolución de síntomas a los 6 y 12 meses se detalla en la figura 1. El número de síntomas presentes en el momento agudo disminuyó tras 6 (p <0,001) y 12 meses (p <0,001). Asimismo, mejoró la calidad de vida (p <0,001) y disminuyó el tratamiento con psicofármacos (p = 0,04).
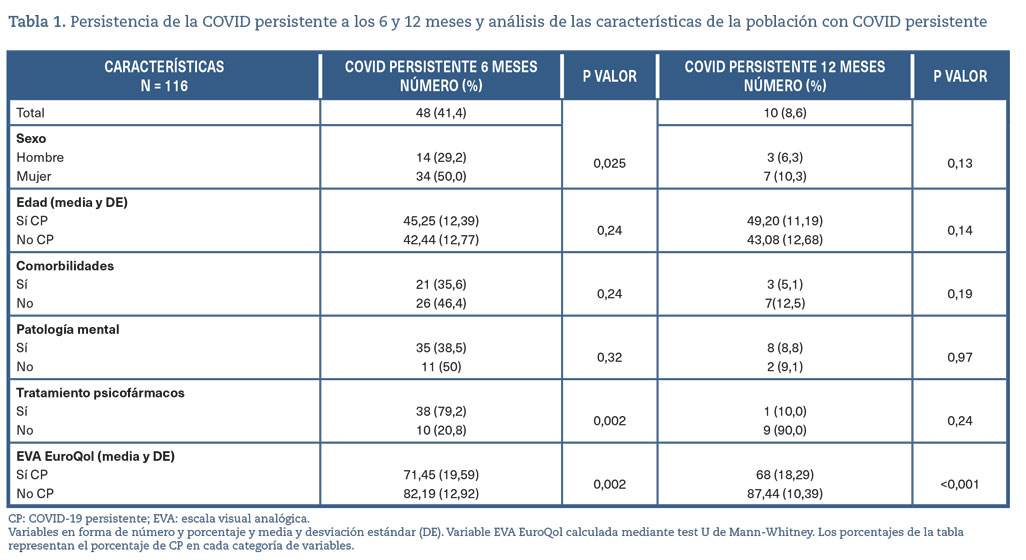
A los 6 meses (tabla 1), el 41,4% (IC 95% 32,8-50,5) presentaba estado post-COVID-19, siendo los síntomas más frecuentes la fatiga (28,4%) y las artromialgias (22,4%). La presencia de estado post-COVID-19 se relacionó a los 6 meses con el sexo femenino (p = 0,025). Del total de pacientes con estado post-COVID-19 en este período, un 79,2% precisaron iniciar un psicofármaco (p = 0,002). Asimismo, se hallaron diferencias significativas (p = 0,002) en la calidad de vida (peor percepción en los pacientes con estado post-COVID-19).
Tras 12 meses (tabla 1), el porcentaje de pacientes con estado post-COVID-19 descendió a 8,6% (IC 95% 5,0-17,9), persistiendo la fatiga como el síntoma más frecuentemente descrito (6,0%). Tras 12 meses, del total de pacientes con estado post-COVID-19, un 10% tomaba psicofármacos, respecto al 90% que no precisaba ya medicación ansiolítica ni hipnótica, y persistía una peor calidad de vida (p <0,001).
Discusión
Los síntomas de la COVID-19 presentan una evolución favorable a largo plazo, así como la recuperación del estado de salud basal al año de evolución. Sin embargo, un pequeño porcentaje presentan persistencia de al menos un síntoma tras 1 año de seguimiento, siendo el más frecuente la fatiga.
La prevalencia del estado post-COVID-19 ha sido ampliamente estudiada en los últimos años. Los primeros estudios se centraban en los síntomas persistentes a corto plazo (4 semanas)5, describiendo una incidencia del 10%, así como una disminución de la calidad de vida secundaria a la enfermedad. Posteriormente, se amplió el seguimiento de pacientes a 6 meses4. Esta incidencia es muy variable, centrada en pacientes con neumonía bilateral y hospitalizados, y está condicionada por la gran heterogeneidad de las series, por lo que el valor de los metanálisis publicados es cuestionable6.
El síntoma más habitual descrito en nuestro estudio, tanto en el momento agudo como a largo plazo, es la fatiga, coincidiendo con los datos de la Organización Mundial de la Salud (OMS)3 . Es un síntoma bien descrito tras las infecciones virales y tiende a desaparecer espontáneamente a los 8-12 meses7. Otro síntoma prevalente son las alteraciones del gusto y olfato (50% anosmia y ageusia en el momento agudo en nuestro estudio), que presenta buena evolución tras 12 meses, coincidiendo con lo publicado en la bibliografía; tras 12 meses solo un pequeño porcentaje permanece sintomático8.
La ansiedad y los trastornos del sueño fueron frecuentes tanto en el momento agudo como en el seguimiento, constatándose un aumento del consumo inicial de psicofármacos que disminuyó de forma significativa en el seguimiento anual.
Esta gran heterogeneidad de síntomas puede estar en relación con otros procesos o ser desencadenados por la infección. El National Institute for Health and Care Excellence propone separar los síndromes según el tiempo de evolución, considerando la persistencia únicamente pasadas 12 semanas y en ausencia de un diagnóstico alternativo. Identificar estos diagnósticos alternativos es fundamental para caracterizar el estado post-COVID-199. Por todo ello, la duración total y tiempo de recuperación del estado post-COVID-19 es todavía desconocida, siendo fundamental incluir también a los pacientes con infección leve, sin requerimiento de hospitalización.
La principal fortaleza de nuestro estudio es que analiza la evolución en una cohorte poblacional, en la línea de algunos estudios internacionales10, siendo casi todos los estudios iniciales en cohortes hospitalarias. Otra fortaleza es el prolongado período de seguimiento. Como limitaciones, destacar que se trata de un estudio en un solo centro de salud y con escaso número de infecciones moderadas o graves.
En conclusión, la mayoría de los pacientes recuperaron totalmente su estado de salud basal previo a la infección, siendo la prevalencia del estado post-COVID-19 en nuestra población del 8,6%. Esta prevalencia de estado post-COVID-19 es inferior a la descrita, posiblemente por ser nuestro estudio de ámbito poblacional.
Agradecimientos
A todo el equipo del CAP de La Marina, de Barcelona, y especialmente al doctor José Miguel Baena Díez por su apoyo.