Introducción
Las lesiones cutáneas son uno de los principales motivos de consulta en Atención Primaria y, debido a que los carcinomas cutáneos son los tumores malignos más frecuentes, es de vital importancia hacer un cribado del cáncer cutáneo en nuestras consultas, estableciendo estrategias que permitan un diagnóstico precoz y fiable, así como también desarrollar e implementar actividades de prevención primaria. Para alcanzar el diagnóstico definitivo es muy importante integrar el trabajo de un grupo multidisciplinar formado por profesionales de Medicina Familiar y Comunitaria, dermatología, medicina interna y oncología, que son las distintas especialidades que intervienen en el proceso que se extiende desde la detección precoz de lesiones sospechosas hasta su confirmación, pues de esta forma se puede mejorar la supervivencia de los pacientes 5-10 años1.
El dermatoscopio permite la observación de lesiones de la epidermis, unión dermoepidérmica o dermis superficial que no son visibles a simple vista, tanto melanocíticas como no melanocíticas2 gracias a la amplificación de la imagen por su óptica de aumento y una fuente de luz con la que disminuye la reflexión y la refracción de la luz. También podremos visualizar la vascularización presente en las lesiones cutáneas3.
Caso clínico
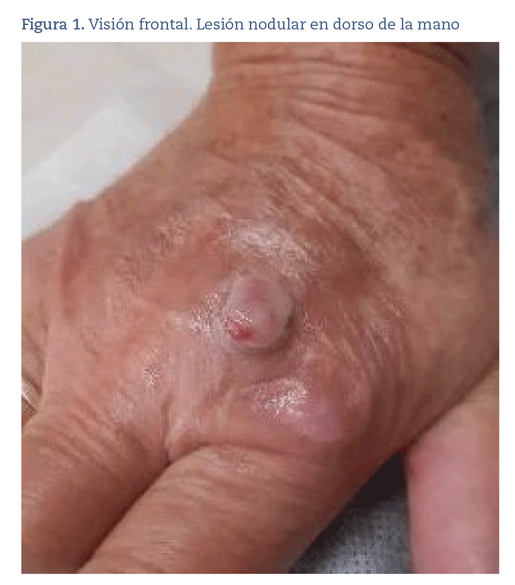
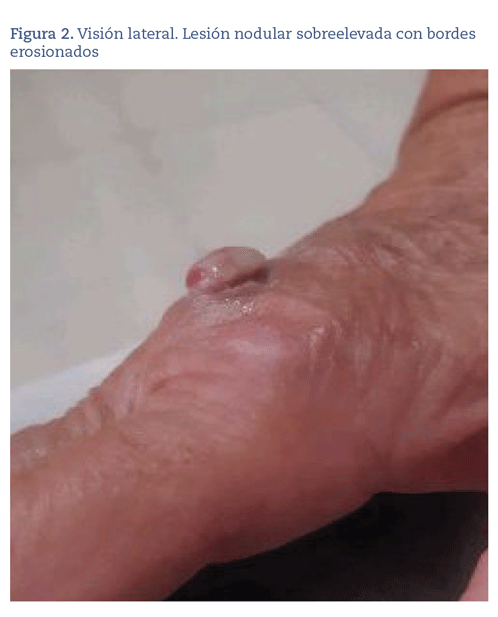
Mujer de 75 años que consulta por una lesión nodular excrecente con bordes erosionados de casi 1 cm de diámetro sobre el dorso de la mano derecha, al nivel de la segunda articulación metacarpofalángica (figura 1) de unas 3 semanas de evolución, con solución de continuidad sin restos hemáticos en sus bordes (figura 2). La paciente no recuerda si tuvo algún traumatismo previo en esa zona. Refiere que ha sangrado en varias ocasiones, lo que le genera mucha molestia, y que no llega a cicatrizar en su totalidad.
En la dermatoscopia se observó un patrón formado por áreas blanco rojizas sin claro collarete blanquecino asociado a la proliferación de capilares. Debido a las dudas que nos planteó por ser una lesión que no había cicatrizado y en zona fotoexpuesta, a pesar de que a la dermatoscopia no presentaba claros criterios de malignidad, derivamos a la paciente a dermatología a través de Dercam (aplicación informática que permite consulta telemática con el Servicio de Dermatología en el Servicio Sanitario de Salud de Castilla-La Mancha), con un diagnóstico de sospecha de granuloma piógeno versus melanoma amelanótico. Se citó a la paciente desde dermatología para exéresis y estudio anatomopatológico de la lesión unos días más tarde ante la sospecha de lesión maligna. Una semana después recibimos los resultados de anatomía patológica, que describían la lesión como granuloma piógeno. Tras ello, nos comunicamos vía telefónica con la paciente para darle la noticia de que se trataba de una lesión benigna y que, con la exéresis de la misma, se había completado el tratamiento.
Discusión
El granuloma piógeno es una lesión benigna que se produce por un crecimiento excesivo de tejido conectivo en piel y membranas mucosas, caracterizándose por una proliferación fibrovascular y endotelial. La patogenia es desconocida y generalmente no se encuentra su causa4. Se ha relacionado con traumatismos y desequilibrio hormonal femenino y también con uso de anticonceptivos, drogas o fármacos como carbamacepina, ciclosporina, retinoides, levotiroxina, etc.5. Se explica como un proceso angiogénico desencadenado por la producción de factor angiogénico tisular o citocinas posterior al traumatismo o infección6, tanto viral como bacteriana, así como la irritación local con una cicatrización anormal debido a la formación excesiva de tejido de granulación.
El granuloma suele presentar un crecimiento rápido en pocos días o semanas, hasta alcanzar entre 0,5 mm y 2 cm, convirtiéndose en una neoformación solitaria, de superficie lisa y color rojo brillante, una masa excrecente que puede ser sésil o pedunculada. A su vez, puede presentar sangrado espontáneo con pequeños traumatismos y exudado. Cuando se acompaña de historia de ulceración y crecimiento lento, hay que pensar en otros diagnósticos diferenciales, como melanoma amelanótico, carcinoma basocelular, sarcoma de Kaposi, hemangioma capilar, angiosarcoma, angiomatosis bacilar o tejido de granulación7,8.
El diagnóstico definitivo se hace a través de biopsia y examen histopatológico, en los que encontraremos una proliferación capilar y un infiltrado inflamatorio agudo y crónico similar al tejido de granulación9.
Por otro lado, el melanoma amelanótico representa entre el 1,8 y el 8,1% de los melanomas malignos8. Se puede presentar como un nódulo ulcerado, sin pigmento, en zonas fotoexpuestas, de crecimiento rápido y desdiferenciación melanocítica. La edad de incidencia pico es la quinta década de la vida y no hay una clara predilección por el sexo, pudiendo ubicarse en cualquier área corporal. Por lo general, no presenta los criterios ABCDE (asimetría, borde, color, diámetro y evolución). En la dermatoscopia podemos observar diferentes grados de pigmento en las estructuras vasculares, y ver vasos puntiformes, lineales, lagunas u otras irregularidades, solo la cantidad de pigmento los clasifica como melanomas hipomelanóticos o amelanótivos2,9. El diagnóstico de certeza se hace con histopatología; además, la baja frecuencia de este tipo de melanoma y las diferencias clínicas con el resto de melanomas malignos suelen generar demoras en el tratamiento que influyen negativamente en su pronóstico, por lo que debemos estar alerta para hacer un diagnóstico temprano y derivar al paciente si fuese necesario.
En nuestro caso, ya que con la dermatoscopia no llegamos a un diagnóstico claro, decidimos derivar a la paciente a dermatología para acelerar el proceso de biopsia y/o exéresis y llegar a un diagnóstico certero mediante la histopatología.
Ante toda lesión cutánea, además de una exploración física, debemos hacer una historia clínica completa, indagando en el inicio, los posibles desencadenantes y la evolución8. Con todo ello podremos llegar a un diagnóstico que, en ocasiones, puede que nos presente dudas. Si esto sucede, derivaremos el caso lo más rápidamente posible al dermatólogo para confirmación histopatológica y tratamiento posterior si es que se precisa. Para ello, son de gran utilidad las aplicaciones de telemedicina como el Dercam. Sin duda alguna, las herramientas telemáticas suponen un gran avance en el manejo del paciente, ya que mejoran la capacidad resolutiva de los profesionales sanitarios. Como posible crítica a la metodología de trabajo con la aplicación, opinamos que no siempre el profesional consultor hospitalario que evalúa el caso se implica en el manejo de las aplicaciones de telemedicina como pudiera hacerlo en cualquier otro acto clínico, cuando el uso de estas herramientas es un acto clínico y requiere de la implicación de los profesionales sanitarios. Esto es así, por ejemplo, a la hora de comunicar diagnóstico o tratamiento pautado, así como cuando la evolución del paciente no es favorable y hay que derivar al paciente en sucesivas ocasiones por el mismo motivo. En este caso creemos que debería limitarse el número de derivaciones por un mismo motivo y manejarse de una forma más estrecha cada caso.
Agradecimientos
Se obtuvo el consentimiento informado de la paciente para la publicación de las imágenes del caso clínico.