Al inicio de la pandemia por la COVID-19, los centros de AP se vieron obligados a hacer cambios en su organización para poder seguir proporcionando una adecuada atención a las personas. Debido al riesgo de contagio, se incorporaron cambios organizativos que limitaron el acceso a los centros, fomentando la atención no presencial, lo que dio lugar a un crecimiento notable de las consultas telefónicas y a la aparición de las consultas virtuales.
Las teleconsultas, en esos momentos, parecían la forma más segura de dar respuesta a las demandas y necesidades de la ciudadanía1, actuando a la vez como mecanismo de priorización de la asistencia en pro de la eficiencia. Este triaje iba a permitir adecuar el tiempo de atención, evitar desplazamientos innecesarios, atender consultas de seguimiento o administrativas que no precisaran de presencialidad y redirigir las consultas al profesional del centro
más indicado para resolverlas de la forma más eficiente, siguiendo el principio de subsidiaridad.
Los cambios organizativos que llegaron con la pandemia consiguieron mantener la continuidad asistencial2 y desarrollar prácticas clínicas de valor y resolutivas, que ofrecían ventajas de cara al futuro de la práctica clínica en AP. Se iba a tener que hacer más con menos, una oportunidad para abordar el desafío de «demasiada medicina», priorizando las intervenciones que han demostrado eficacia y beneficios concretos para la ciudadanía, ayudando a mejorar tanto la sostenibilidad como la equidad en la atención médica3 y dejando de hacer de una vez lo que no deberíamos haber hecho nunca para poder hacer lo que ha demostrado obtener resultados4,5.
Así pues, la AP se reinventó para seguir siendo accesible a la población y, mientras las noticias en los medios repetían que los centros estaban cerrados, se producía un considerable crecimiento en el número de consultas en todo el país. Según datos del portal del Ministerio de Sanidad6, en 2020, en AP se realizaron unas 15.255.000 consultas más que en 2019. Los médicos y médicas de familia (MdF) llevaron a cabo unos 14 millones (M) de visitas más (203.728.929 en 2019 y 218.357.311 en 2020); es decir, un incremento del 7,2%. Aunque aún no disponemos de datos a nivel nacional, contamos con los de algunas comunidades autónomas como Andalucía y Cataluña, que muestran crecimientos en la demanda de más del 30% en 2021 respecto a 2019. Según el sistema informático de AP del Institut Català de la Salut (ICS) (Sistemes d’Informació dels Serveis d’Atenció Primària [SISAP]), se realizaron 32,3 M de visitas desde enero a agosto de 2021, representando un aumento del 32,94% (casi 8 M de visitas) del total de visitas respecto al mismo período de 2019. En este período disminuyeron un 26,4% (5 M) las visitas presenciales y aumentaron un 424,76% (9,8 M) las visitas telefónicas y un 208,5% (1,36 M) las e-consultas (SISAP). En Andalucía, el Servicio Andaluz de Salud ha notificado un incremento del 36% de las citas durante el primer semestre del año 2021 respecto a 2019 (47.014.086 citas en 2021 y 34.367.691 en 2019)7,8.
La Atención Primaria después de la tercera ola. Buscando datos sobre las percepciones de los profesionales respecto al cambio en el tipo de asistencia
Más de 1 año después del inicio de la pandemia, finales de mayo o principios de junio de 2021, finalizando la tercera ola, en los medios se continuaba con un discurso que estaba muy lejos de la realidad. Se seguía diciendo que había centros cerrados9,10 y una parte de la sociedad se manifestaba molesta y convencida de que en AP no se visitaba. Sin embargo, en los centros de salud percibíamos un importante incremento en el número de consultas —sensación que parecen confirmar los datos de Cataluña y de Andalucía—, especialmente de las consultas por motivos no clínicos y, entre estas, existía un porcentaje considerable de poco valor o de menor relevancia. Al mismo tiempo, teníamos la percepción de atender consultas de todo tipo, incluyendo un alto porcentaje de pacientes más complejos, con numerosos motivos de consulta por visita y que necesitaban más tiempo de atención.
Como ha ocurrido a lo largo de toda la pandemia, la Sociedad Española de Medicina de Familia y Comunitaria (semFYC), como sociedad científica que defiende desde su fundación la Medicina Familiar, ha estado atenta y sus miembros han permanecido en la primera línea asistencial. Por estos motivos, decidimos llevar a cabo un estudio para conocer el número y tipo de visitas, y los motivos de consulta que se atendían durante un día del mes de junio de 2021, así como para identificar ejemplos de visitas de poco valor y recoger comentarios de los encuestados.
Se elaboró un cuestionario ad hoc que fue cumplimentado por los miembros de la junta directiva y miembros de los grupos de trabajo de la semFYC. Se trata de una encuesta elaborada para conocer la aproximación a un problema con una metodología que no asegura una representación proporcional. El cuestionario se distribuyó por vía telemática y se respondió durante 1 día del mes de junio de 2021; por tanto, después de la tercera ola de la pandemia. Las preguntas de la encuesta se recogen en la tabla 1. Respecto a los términos utilizados:
• Se definió como motivos organizativos a aquellos que llegan a la consulta de MdF y que puede resolver otro miembro del equipo de forma más coste-efectiva (por ejemplo, curas, vacunas, solicitud de programación de exploraciones de segundo nivel, solicitud de citas para otros profesionales del centro, etc.).
• Se definió como pérdida de continuidad asistencial a aquellos motivos que son consecuencia de la pérdida de seguimiento de consultas externas. Por ejemplo, recetas al alta o de consultas externas que no se realizaron y generan visitas redundantes en AP y/o repetición de volantes, ambulancias, exploraciones complementarias, etc., por visitas anuladas.
• Se definió como visita de poco valor a aquella que puede ser resuelta de forma más eficiente por otros miembros del equipo de salud o incluso fuera del sistema sanitario (certificados de vacunación, burocracia no sanitaria, consultas sobre el pasaporte COVID, etc.).
Datos de la asistencia prestada en Atención Primaria después de la tercera ola y su interpretación
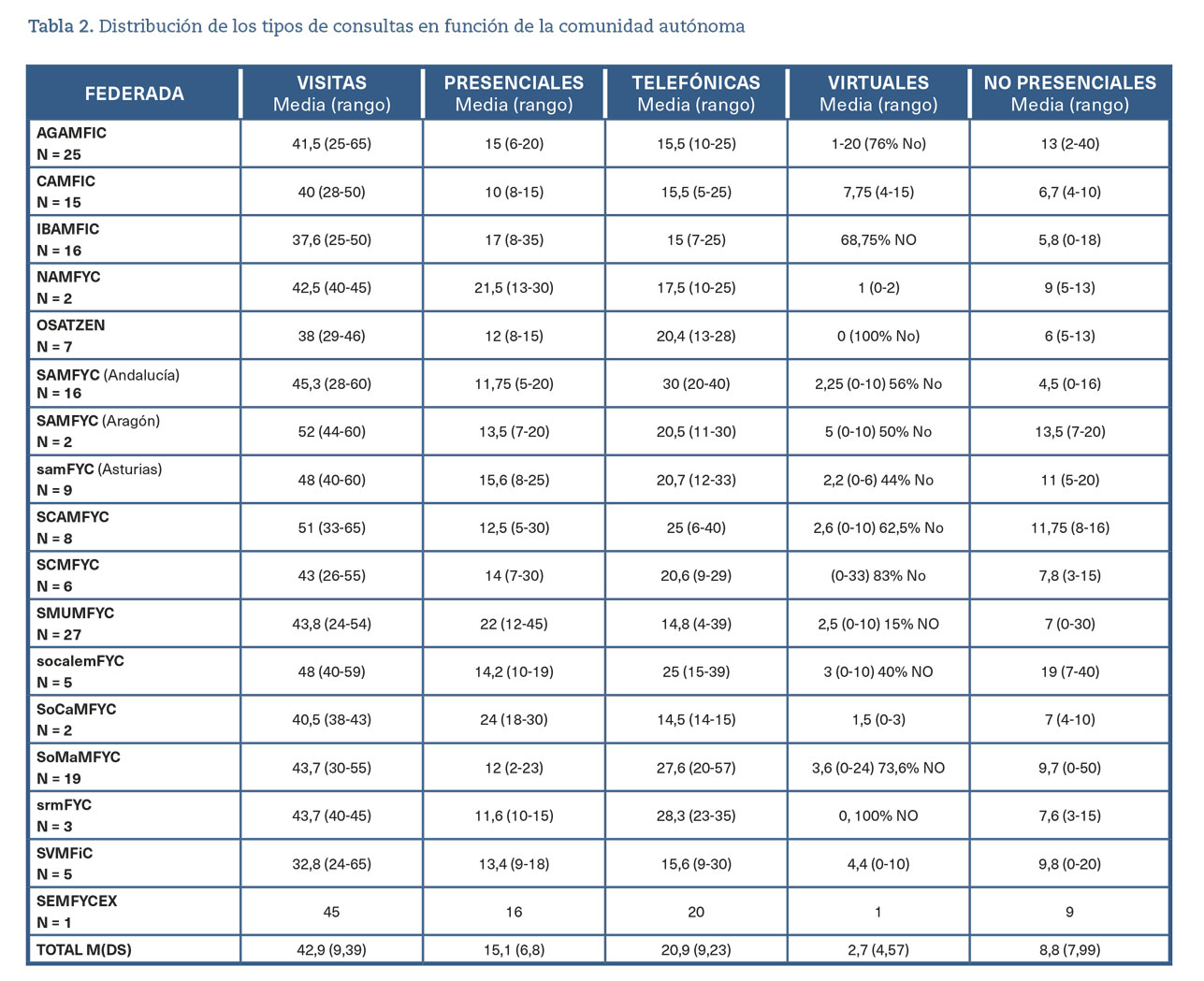
Se obtuvieron 172 respuestas de miembros de las 17 sociedades federadas (figura 1). El número medio de visitas al día que se estaban atendiendo, en la fase valle después de la tercera ola, fue de 43 (rango de 24 a 65), con una gran variabilidad entre encuestados dentro de una misma comunidad autónoma (tabla 2). Comprobamos que el 57% de MdF atendía más de 30 visitas al día, el 30% más de 40 y el 13,4% más de 50.
Respecto al triaje, se realizaba algún tipo de triaje en el 59,6% de los centros. Se llevaba a cabo en el 29,5% por el personal administrativo; en el 13%, por enfermería, y en el 17,1%, por ambos. El triaje por enfermería, por tanto, existía en un 30,1% de los centros.
Comparando el número total de visitas entre los centros que tenían o no triaje, la media de visitas fue significativamente inferior en los primeros (41,3 frente a 44,5; p = 0,002). Como era previsible, el triaje es una buena herramienta para redirigir las consultas y solucionarlas de la forma más eficiente para el sistema. La gestión de la demanda por enfermería ha demostrado en estudios previos disminuir el número de visitas médicas11.
Manifestaron disponer de rastreadores o gestores COVID menos de la mitad (49,1%).
En cuanto al tipo de visitas atendidas, las consultas telefónicas representaron casi el 50% de las demandas; las visitas presenciales, el 35%, y el resto fueron visitas online.
Por otra parte, se atendió una media de 2,72 (DE: 1,07) motivos por cada consulta. Los problemas clínicos representaron el 41,6% de los motivos de demanda, mientras que el 58,4% no fueron motivos clínicos. De estos, los burocráticos representan prácticamente la mitad (29%); los organizativos, el 16,6%, y los causados por pérdida de continuidad asistencial, el 13,4%. Por tanto, hemos comprobado que, en medio de la pandemia, concretamente en la fase valle después de la tercera ola, la carga asistencial en AP permanece elevada. Esta sobrecarga se produce, principalmente, a expensas de consultas no clínicas, pues más de la mitad de las demandas o son burocráticas o podrían resolverse en otros niveles.
La burocracia es uno de los factores que más malestar produce en los profesionales sanitarios. Es una realidad que compartimos con profesionales de otros países y con modelos sanitarios diferentes, además, de uno de los factores principales del burnout profesional12- 14. Es difícil cuantificar con exactitud la carga de trabajo que supone esta burocracia. Diferentes estimaciones realizadas hace años la sitúan en alrededor del 30%15-16. La semFYC es muy consciente de la relevancia de este tema y desde 1998 ha publicado varios documentos de desburocratización de las consultas; el último apareció en 200817-18. Lamentablemente, excepto la informatización, pocas cosas se han hecho desde entonces para desburocratizar la AP. Para poder practicar medicina, la burocracia debería reducirse a lo estrictamente necesario y deshacernos de «tonterías» (stupid stuff) para poder centrarnos en la clínica y la prevención, lo que aumentaría la satisfacción del conjunto de MdF con su trabajo19-20.
La media de casi tres motivos de consulta por parte del paciente cuando acude al MdF pone de relieve que el tiempo disponible (incluso si fuera de 8-10 minutos por paciente) es claramente insuficiente para valorar al paciente, revisar la historia clínica y actualizar tanto las actividades preventivas y de control de patologías crónicas que quedaron pendientes durante la pandemia como aquellas que pudieron perderse en el segundo nivel asistencial. Por último, los encuestados referían una media de 9,05 (DE: 7,7) interrupciones durante la consulta. Probablemente, esto puede explicarse en parte por un defecto en la asimilación y correcta implantación de los cambios organizativos, que estaban más dirigidos a resolver situaciones urgentes en un momento puntual de sobrecarga del sistema sanitario.
Opiniones, comentarios y propuestas de mejora manifestadas por los profesionales
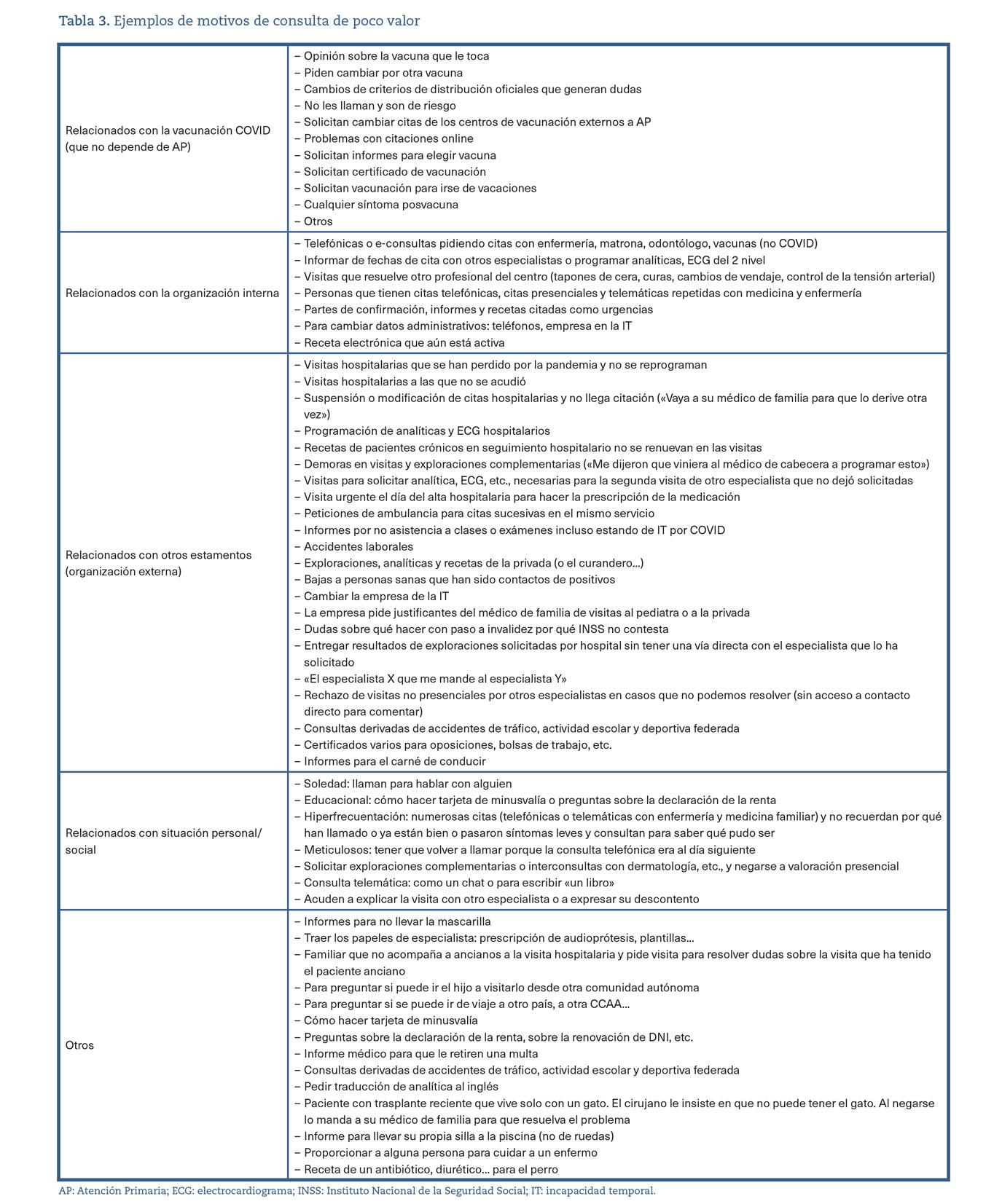
Los motivos de consulta de poco valor identificados por los encuestados se han agrupado en cinco tipos (tabla 3). Podemos observar que, entre los ejemplos de motivos de consulta relacionados con la actividad de bajo valor, banales o poco oportunos, los más numerosos son los relacionados con la organización externa, principalmente los derivados de la anulación de citas y exploraciones hospitalarias, ambulancias, recetas y rechazo de visitas. Otros a resaltar son la petición de informes y certificados por múltiples motivos no médicos, las IT a personas sanas que eran contacto con pacientes infectados por el virus SARS-CoV-2, la repetición de IT por cambios de datos administrativos, etc., y hay que destacar los relacionados con la vacunación COVID, que no dependía ni se podía controlar desde AP y que generó innumerables consultas.
El último campo del cuestionario se dejó para comentarios y sugerencias por parte de los participantes. En él los encuestados han hecho comentarios y propuestas de mejora. En la tabla 4 mostramos los comentarios agrupados en ocho campos. Diferentes estudios han concluido que la salud mental de los profesionales sanitarios de primera línea se ha visto afectada durante la pandemia, manifestándose por niveles variables de estrés, ansiedad, depresión, alteración del sueño y burnout21-23. En este sentido, se dirigen los comentarios más numerosos y descorazonadores de los encuestados, los relacionados con la sensación de agotamiento físico y emocional: la impotencia al no poder atender a las personas ni resolver sus demandas, la pérdida de la ilusión, la falta de tiempo, el desbordamiento, la imposibilidad de hacer formación, docencia e investigación, el hartazgo, la sensación de que no se hace medicina, de que «no hay salida»... y de que habrá que plantarse.
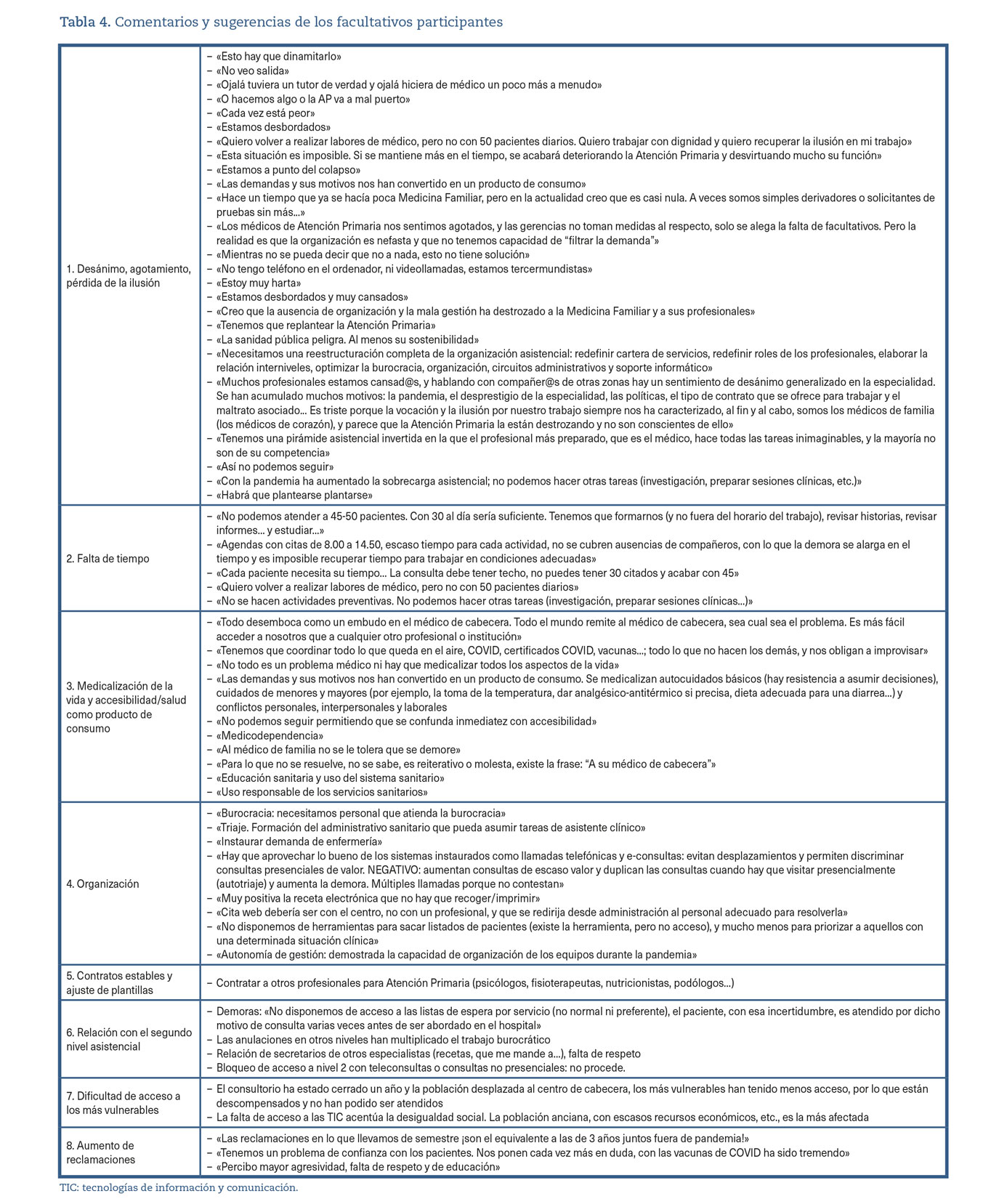
Otros comentarios a resaltar son la medicalización de la vida y la salud como producto de consumo, la falta de tolerancia a la demora en AP, la inestabilidad contractual, la falta de personal y la relación con el segundo nivel asistencial.
Entre los encuestados, hay una percepción de mayor agresividad y falta de respeto por parte de los pacientes y un aumento de las reclamaciones, que estaría en consonancia con algunos artículos en la prensa donde indican que las agresiones a los médicos en redes sociales durante la pandemia aumentaron un 200%24 así como agresiones físicas y verbales que se han producido en todo el mundo y a todo el personal sanitario25.
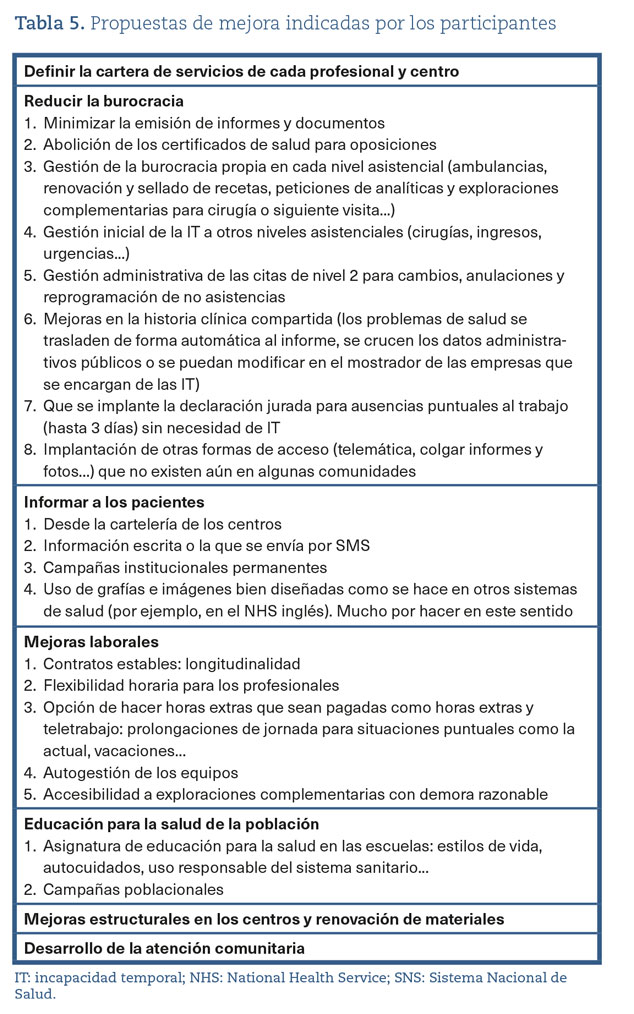
Por último, en la tabla 5 se recogen las propuestas de mejora de los encuestados agrupadas en siete líneas de actuación. Se trata de una serie de propuestas que, sin que se pidiera de forma explícita, indicaron las personas encuestadas y que se centran en definir la cartera de servicios de profesionales y centro, reducir la burocracia, informar a los pacientes mediante campañas institucionales permanentes en la línea de las campañas del National Health Service (NHS) (la información podría disminuir la ansiedad de la población, facilitar la toma de decisiones y reducir la agresividad y exigencia con el personal sanitario), mejoras laborales (autogestión de los equipos, contratos estables, cobro de horas extras como horas extras...) y educación para la salud en la población como asignatura en las escuelas.
Las opiniones, propuestas y comentarios que figuran en las tablas ofrecen una visión global de la situación en cada uno de los territorios de nuestro país. No se nos escapa que existen diferencias entre los diversos entornos y que algunos aspectos pueden no ser generalizables a todas las áreas sanitarias. Además, se trata de una encuesta ad hoc respondida por un grupo de especialistas en Medicina Familiar con unas características concretas. Teniendo esto en cuenta, consideramos que estos comentarios ofrecen una visión real de la situación que viven la inmensa mayoría de MdF.
Conclusiones
La AP ha dedicado una gran parte del tiempo de su actividad laboral al abordaje de la COVID-19, lo que ha impedido hacer otras actividades incluidas en su cartera de servicios. Los profesionales nos hemos visto obligados a dejar de hacer otras actividades para dedicarnos a combatir la pandemia desde la primera línea1.
Esto ha tenido un enorme impacto en las patologías atendidas, que se ha reflejado en un retardo diagnóstico de algunas enfermedades
como, por ejemplo, la cardiopatía isquémica26 y una disminución de la incidencia de nuevos diagnósticos, como la reducción de un 34% de los cánceres esperados27. En un reciente estudio28 se hicieron las variaciones en la incidencia anual en AP en Barcelona de los principales factores de riesgo cardiovascular (FRCV), enfermedades crónicas prevalentes, trastornos de salud mental y neoplasias en 2020, y se compararon con las de los años 2017-2019, observando una reducción global de nuevos diagnósticos de aproximadamente el 41%.
A pesar de la percepción de parte de la ciudadanía de que, durante la pandemia, no se les estaba atendiendo, la AP ha incrementado en mucho la actividad asistencial, especialmente en lo que llevamos de 2021 (más del 30%), según los datos que se van recibiendo de las comunidades autónomas. Nuestros resultados muestran el elevado número de consultas atendidas diariamente en una fase valle de la pandemia.
Es necesario cambiar la cultura del sistema, y la actividad burocrática tiene que resolverse en el nivel asistencial que se genere. Hasta ahora casi toda la burocracia ha recaído en el primer nivel asistencial, porque se han separado los trámites administrativos de los actos clínicos. Los actos clínicos van indisolublemente unidos a los actos administrativos que acarrean: no se puede hacer clínica en un sitio y el papeleo en el otro29. No hay que olvidar que mientras atendemos este tipo de demandas (casi el 60%) dejamos de atender problemas de salud, de realizar actividades preventivas, nuevos diagnósticos y seguimiento de pacientes con enfermedades crónicas. Es preciso revisar las nuevas formas de atención y de acceso a nuestras consultas. Un informe del Fondo Monetario Internacional reconoce que las principales epidemias de este siglo han hecho aumentar la desigualdad y han perjudicado las perspectivas de empleo de quienes cuentan solo con una educación básica, mientras que casi no han tenido repercusiones sobre quienes tienen una instrucción superior30. Así como la pandemia se ha cebado en los más pobres, los cambios organizacionales han dificultado el acceso a las personas más vulnerables, ancianas o que están solas por dificultades de acceso a medios de transporte y/o especialmente a las tecnologías de información y comunicación (TIC).
Al inicio de la primera ola, se apostó por cambios organizativos, convencidos de que iban a mejorar la seguridad, a filtrar y distribuir la atención, mejorando la eficiencia y dejando de hacer actividades que no aportan valor. Actualmente, vemos que hemos aumentado la burocracia y la atención a motivos no clínicos. Estamos colapsados por una epidemia de catarros de vías altas, a menudo sin fiebre, e incluso sin síntomas, definidos por alteraciones en una prueba de laboratorio. Estamos colapsados por el papeleo que conlleva, y dejamos de atender a los verdaderos enfermos. La AP tiene que reinventarse, y sobre todo tiene que dejar de hacer para poder hacer. Esto no será posible si no se hacen políticas sanitarias con orientación comunitaria, si los profesionales no trabajan con autonomía de gestión, si la medicina y la enfermería de familia no son atractivas para los estudiantes porque no las estudian en la universidad y si no se ofrecen recursos suficientes para desarrollarla. Sin una buena AP, la esperanza de vida va a descender, va a aumentar la desigualdad y se va a encarecer el sistema sanitario, haciéndose realmente insostenible. Ha llegado la hora de pasar a la acción.